血红素合成代谢
体内大多数组织均具有合成血红素的能力,主要部位是骨髓与肝。成人骨髓是产生红细胞的部位,合成的血红素参与组成血红蛋白,但成熟红细胞不能合成血红素。肝等其他组织合成的血红素主要参与组成细胞色素及一些酶。
在细胞线粒体中,利用三羧酸循环产生的琥珀酸单酰CoA,先与甘氨酸缩合成δ氨基γ酮戊酸(ALA),此反应由ALA合成酶催化而完成。此酶是血红素合成的限速酶,调节此酶活性可以控制血红素合成的速率。
ALA两分子经脱水酶作用可缩合成卟胆原,4分子卟胆原再进一步缩合成尿卟啉原Ⅲ,经脱羧即可生成粪卟啉原Ⅲ,这些过程是在胞液中完成的(见图1)。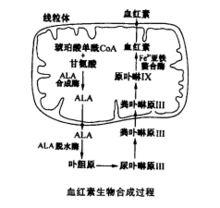
粪卟啉原Ⅲ进入线粒体内经部分侧链氧化脱羧而形成原卟啉Ⅸ,再经亚铁螯合酶催化,使Fe2+结合到原卟啉Ⅸ之中而形成血红素。
血红素作为产物可反馈抑制ALA合成酶的活性并阻抑其合成。如果血红素迅速参与血红蛋白等的合成,则不致有过多血红素堆积而影响血红素的合成。
睾酮在体内转变而产生的5β还原物可诱导ALA合成酶,故有促进血红素生成的作用;一些致癌剂、杀虫药也可诱导肝中ALA合成酶而促进血红素生成,这有利于产生细胞色素P450等,增强肝组织对药物或毒物的生物转化作用。
血红素合成酶系的先天性异常可导致卟啉代谢异常而其中间产物排泄增多,称为卟啉症。如尿卟啉原Ⅲ合成酶的缺陷,丧失合成尿卟啉原Ⅲ能力而产生不能用于血红素合成的尿卟啉原Ⅰ及粪卟啉原Ⅰ,它们均可自动氧化成尿卟啉I及粪卟啉Ⅰ,不仅在红细胞内有其贮积,尿与粪中排泄也增多。同时由于缺少血红素对ALA合成酶的反馈调节,此类异常尿卟啉及粪卟啉合成还会大大增强,形成先天性卟啉症,使未成熟红细胞被破坏,尿呈红色,皮肤对光敏感。
铅中毒或某些药物中毒可引起后天性卟啉症,也是血红素合成障碍所致。如铅中毒可引起ALA脱水酶、尿卟啉原Ⅲ合成酶及亚铁螯合酶受到抑制,尿中可出现ALA,卟胆原、尿卟啉Ⅲ、粪卟啉Ⅲ及原卟啉Ⅸ排泄增加1。
血红素分解代谢随着红细胞中血红蛋白分解,或其他组织中细胞色素的分解,血红素也进行分解代谢,其主要代谢产物是胆色素,包括胆绿素、胆红素、胆素原及胆素等。因此血红素分解代谢过程,实质上涉及胆色素代谢。其中以胆红素为主,是胆汁的主要色素,胆汁因此而呈橙黄色。
胆红素的生成红细胞衰老,可被吞噬细胞识别而吞噬,从血红蛋白分离出的血红素被微粒体的血红素加氧酶催化,释放出一氧化碳及铁,即形成胆绿素,并被迅速还原为胆红素。
除了衰老红细胞的血红蛋白中血红素可形成胆红素外,尚可由含血红素的酶类及未成熟红细胞中血红蛋白的分解而产生胆红素,由于含血红素酶类或未成熟红细胞更新较快,如此产生的胆红素称为早期胆红素,此部分远少于衰老红细胞所产生的胆红素。
胆红素分子内部可形成氢键而使疏水基团暴露在表面,故有亲脂性而难溶于水,在血浆中可与自蛋白结合而运输。其本身易透过细胞膜脂质而导致细胞毒性,游离胆红素还可与脑部基底神经核脂质结合,干扰脑功能,产生胆红素脑病或核黄疸。磺胺类药物、游离脂肪酸,乃至胆汁酸,都可与胆红素竞争其与白蛋白结合,这些物质在血中增多时,可影响胆红素与血浆白蛋白结合,以致血浆游离胆红素增加而促进其毒性作用2。
胆红素在肝中转变与血浆白蛋白结合而运输的胆红素随血流经过肝细胞时,①肝有迅速摄取胆红素的作用,这与肝细胞膜上特异受体有关。②同时肝细胞液中还存在胆红素载体蛋白(Y蛋白及Z蛋白),可将胆红素转运到内质网进行生物转化,与葡萄糖醛酸等结合而成水溶性较强的结合胆红素,有利于随胆汁排泄。③肝组织的毛细胆管有主动转运结合胆红素至胆汁的功能。由此可见,肝细胞通过对胆红素的摄取、转化及排泄三种功能而清除了对机体有毒的胆红素。
正常人血清中胆红素仅1.7—17 μmol/L(0.1—1.0mg/dl),主要是借白蛋白转运未经肝结合作用的未结合胆红素。由于与白蛋白结合而不易经肾小球滤过,由于其亲脂性,又易被肾小管重吸收,故正常尿中胆红素量极微而不易测出。但此种胆红素经强烈蓝光(440—450nm波长)照射后,可发生异构作用,影响内部氢键形成而增加水溶性,称光胆红素,即可经肾排泄。故新生儿溶血性黄疸可用蓝光照射治疗。
肝功能损伤时,其对结合胆红素的排泄功能最先受阻,摄取及转化功能也受影响,可引起高胆红素血症,血中可出现结合胆红素及未结合胆红素升高的现象3。
胆红素在肠中的转变结合胆红素随胆汁排入肠道,在回肠下段及结肠中通过细菌的作用,水解脱去结合的葡萄糖醛酸基,并逐步还原,生成一类无色的胆素原,包括粪胆素原、尿胆素原,大部分在结肠下段与空气接触,分别氧化为棕色的粪胆索及尿胆素,使粪便颜色逐渐加深。这是胆红素排泄的主要途径。尚有10%一20%的胆素原在小肠重吸收,经门静脉重新进入肝脏,大部分以原形随胆汁再排泄到肠腔,形成胆色素的肠肝循环;小部分进入体循环,随尿排出,并可氧化为粪胆素及尿胆素。正常人尿中每日排出0.5-4mg。
血清胆红素与黄疸正常成人每天从网状内皮系统产生的胆红素总量约340~510μmol,但由于肝处理胆红素的能力极强,每小时可清除胆红素170 μmol以上,所以正常人血清中胆红素的浓度极低,仅为1.7~17.2 μmol/L,而且主要是未结合胆红素,其中大部分与血浆清蛋白结合,不易透过肾小球进入原尿;经肝处理的结合胆红素,虽属水溶性,可从肾小球滤过而随尿排出,但正常情况下结合胆红素从胆汁排出,血中含量极低,一般方法不能检出,正常尿液中亦不能检出结合胆红素,只有血中结合胆红素增加时,才会在尿中出现大量结合胆红素。
胆色素代谢的紊乱,主要表现为高胆红素血症。它是由胆红素生成过多,肝细胞对胆红素转化功能受损,以及胆红素排泄障碍等原因引起的。胆红素是黄橙色色素,在血浆中浓度过高,则能扩散入组织,使其感染(巩膜、皮肤等处易见),称为黄疸。黄疸是一种临床常见症状。
高胆红素血症三种主要类型的产生原因:
1、肝前性黄疸(或称溶血性黄痘)
肝前性黄疸多由红细胞大量破坏,血红蛋白分解过速,单核吞噬细胞产生的胆红素过多而致,此时肝脏功能虽正常,但因胆红素来源过多,肝细胞来不及处理,大量未结合胆红素进入血中,引起高胆红素血症。
2、肝原性黄痘(或称肝细胞性黄痘)
肝原性黄疸多由肝脏功能严重损伤而引起,包括肝细胞对胆红素的摄取、结合、排泄等能力下降,如胆红素转运缺陷、UDPGA转移酶合成不足、Y蛋白合成不足及弥漫性肝细胞损伤等,此时血中两型胆红素都可有增高。
3、肝后性黄痘(或称梗阻性黄痘)
肝后性黄疸时肝细胞功能虽未严重受损,但因形成的结合胆红素不能正常地随胆汁排泄,而引起胆红素反流入血过多,其原因多由于结石或肿瘤等造成总胆管梗阻所致,故血浆中结合胆红素升高4。




 扫码下载APP
扫码下载APP

 科普中国APP
科普中国APP
 科普中国
科普中国
 科普中国
科普中国