2020年4月13日,由“国家队”国药集团中国生物,以及民营企业北京科兴中维生物技术有限公司研发的新冠病毒灭活疫苗相继获得国家药品监督管理局批准,进入临床实验。中国在成为世界首个开展新冠病毒疫苗二期临床试验的国家之后,也成为了世界上唯一一个同时进行多个新冠病毒疫苗临床试验的国家。
此后,多个临床试验相继取得进展。
据武汉晚报报道,4月25日,解放军军事医学研究院陈薇院士透露,目前,她领衔研发的新冠肺炎腺病毒载体疫苗二期临床试验的508个志愿者已经注射完毕,现在正处于观察期,如果一切顺利将在今年5月揭盲。
疫苗(图片来源:Veer图库)
疫苗看起来离我们越来越近了,不少人可能有这样的疑问,接种疫苗和感染真正的新冠病毒有什么区别?它们带来的免疫力又是否一样呢?
免疫力的重要一员:抗体
想要回答这个问题,就先要了解一下免疫力的一个重要来源:抗体。
对于抗体的重要性,此前大家应该都通过一些新闻有所了解,例如,武汉金银潭医院院长曾在2月份恳请康复者捐赠血浆救治重症患者,因为康复患者体内有大量的新冠特异性抗体,能够阻止病毒侵袭人体细胞。
从原理上来说,当一个没见过的病原袭击一个正常人的时候,在最初的几天里,人体只能通过不具备病原识别能力的固有免疫系统进行抵抗。而固有免疫系统的防御能力,在新冠病毒这样的烈性病毒面前是远远不够的。于是就需要特异性免疫系统,作为第二批主力军投入进抗疫战斗中。在人体对病毒感染的抵抗中,病毒大军也会被消灭掉一部分,这些被杀灭的病毒会被人体细胞进一步分解成一个个蛋白质碎片,最终呈递给特异性免疫系统的主力部队:淋巴细胞。而淋巴细胞(主要是B细胞)会根据这些病毒碎片,生产并筛选出能特异性结合这些病毒“残肢”的生物分子:抗体。

抗体可以与病毒特异性结合(图片来源:见水印)
实际感染产生的抗体
在实际感染中,由于病毒碎片的数量非常庞大,且涵盖了病毒的不同部位,这就使病毒的各项“体貌特征”都会毫无保留得暴露给淋巴细胞。这样筛选出来的抗体,能“无死角”地结合在病毒的各个部位上。
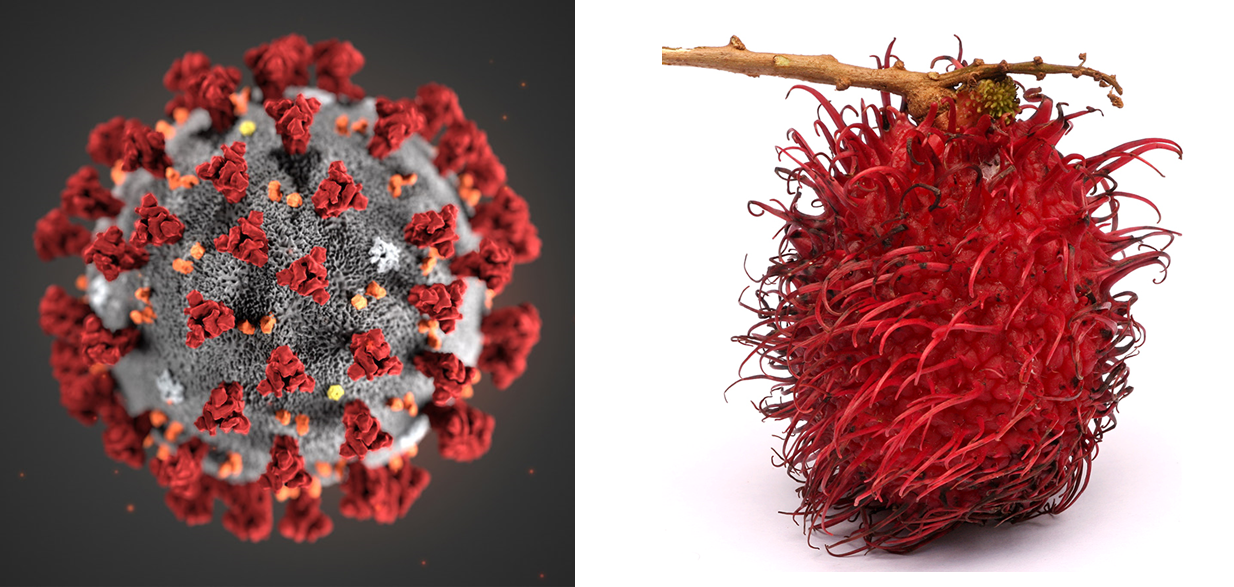
冠状病毒(左)的结构与红毛丹(右)有些接近。图左中的红色部分是冠状病毒用来侵袭细胞的刺突蛋白。图片来源:联合国(左),维基百科(右)
换一种方式来说,新冠病毒的结构,有点像红毛丹或者鲜板栗这样表皮有许多刺的果实。在接近康复的新冠患者体内,抗体会严严实实地包裹住病毒,让它不能再感染别的细胞。这就像给红毛丹外面糊了一层厚厚的泥,让它不再扎手。
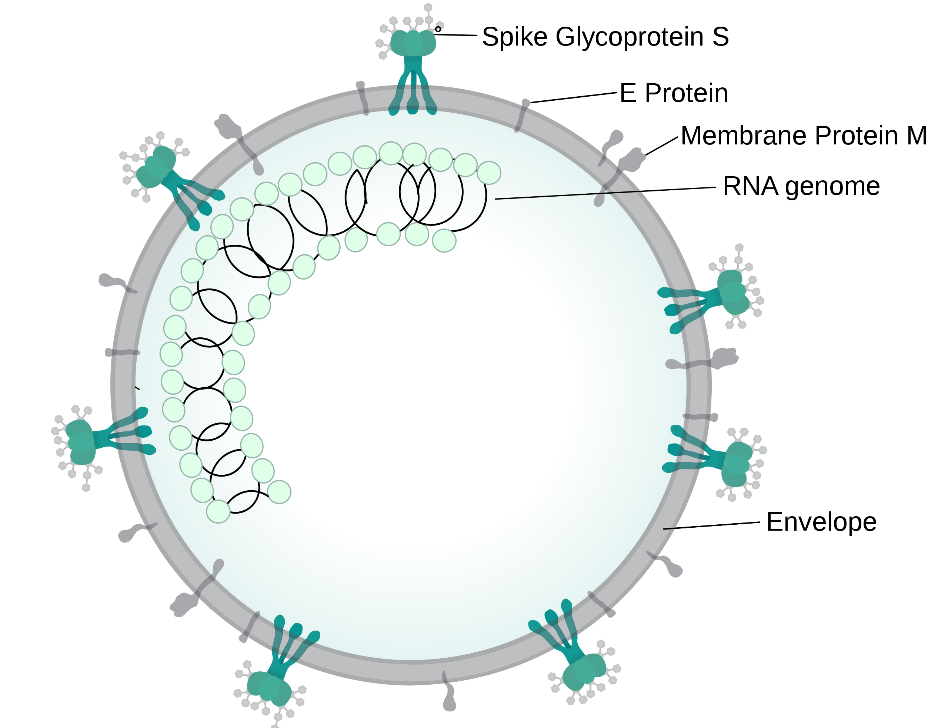
新冠病毒的表面有多种蛋白,包括包膜蛋白(E),膜蛋白(M)及刺突蛋白,其中刺突蛋白可以与人体细胞上的受体ACE2相结合 图片来源:维基百科
接种疫苗产生的抗体
但要想让红毛丹不再扎手,其实不一定需要糊住整个果子,钝化它的刺也是一个能解决问题的方案。
虽然冠状病毒的表面有E,M,S等多种蛋白,但它的刺只有一种,就是可以与人体细胞结合的刺突蛋白(即Spike蛋白或S蛋白)。虽然不同类型的冠状病毒会有不同的刺突蛋白,但在同一种冠状病毒上,每一根“刺”其实都是一样的。只要盖住这些刺突蛋白,哪怕病毒的其他部分依旧裸露在外,它们也依旧没法进入细胞兴风作浪。这就像给红毛丹的每一根刺上都盖上一个笔帽,自然也就不扎手了。
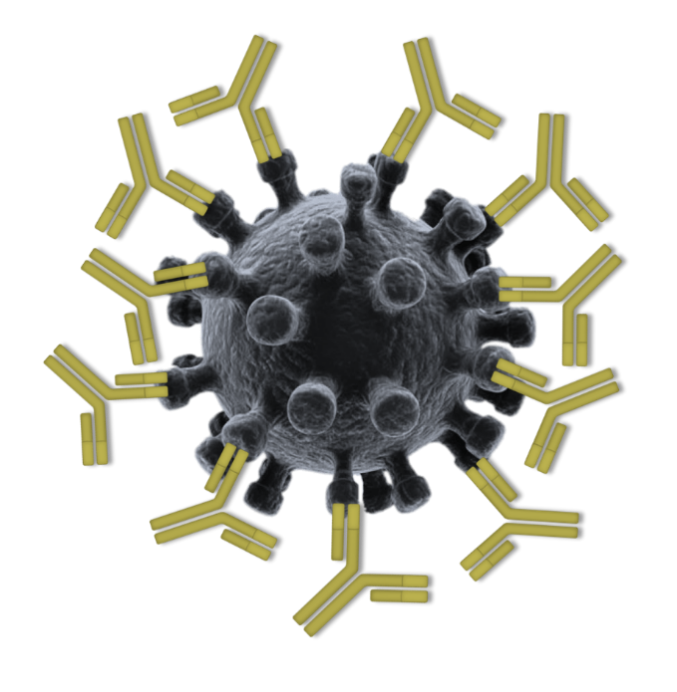
抗体通过与病毒上的刺突蛋白结合,阻止病毒侵犯人体细胞 图片来源:自制
由于一种冠状病毒上只会携带一种刺突蛋白,由疫苗刺激出的抗体,其实只要能和这一种蛋白有效结合,就能成功阻止病毒侵袭人体。这也给疫苗的研发创造了有利条件。目前在中美德等国研发的大部分新冠病毒疫苗,本质上都是试图让人体产生针对刺突蛋白的抗体。
出于对新冠疫情的重视,中国政府在疫苗的研发上采取的是极为土豪的“我全都要”模式(唯一排除掉的是因为安全原因不太适用的减毒活疫苗路线)。灭活疫苗,亚单位疫苗,腺病毒载体疫苗,核酸疫苗,流感病毒载体疫苗五路并进。在国家统一调度下,每条路径都获得了很令人鼓舞的初步结果。
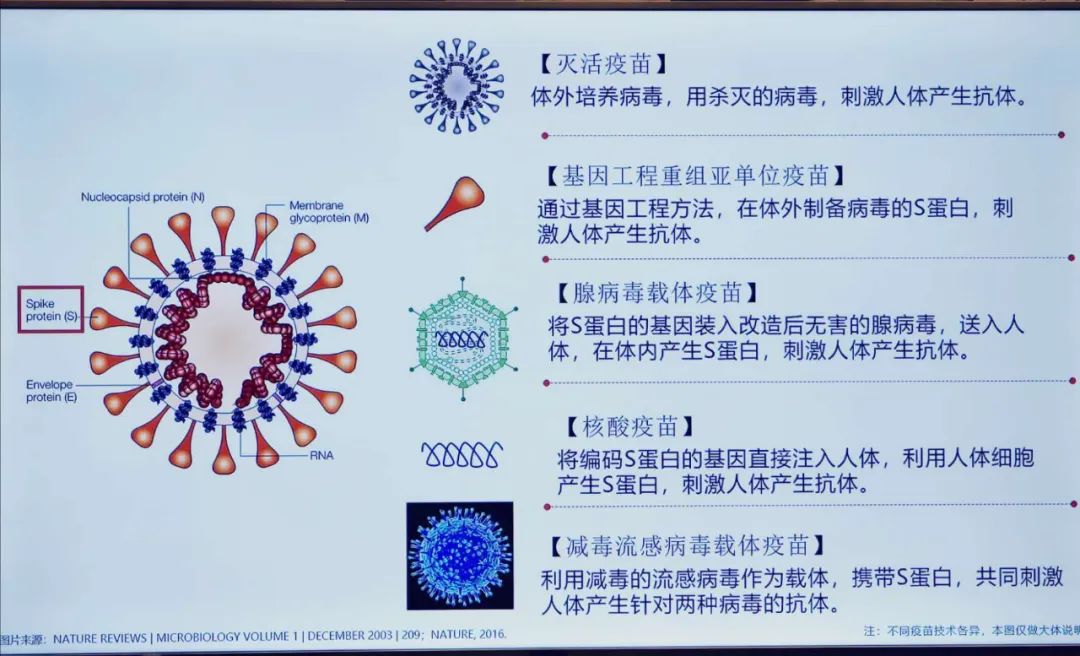
中国的疫苗开发策略采取的是多路并进模式 图片来源:中国经济网
其中,刚刚宣布完成二期临床试验的注射工作的陈薇院士领衔的腺病毒载体疫苗,正在美国开展一期临床试验的Moderna核酸疫苗,以及很快就要投入临床试验的流感病毒载体疫苗,都是想让人体自己的细胞表达新冠病毒刺突蛋白的一部分,从而刺激人体同时产生细胞免疫和体液免疫。
亚单位疫苗是直接在体外生产新冠病毒的刺突蛋白(或刺突蛋白的一部分),然后注射进体内,刺激人体产生体液免疫。这几条技术路线,都是试图让健康人产生能与新冠刺突蛋白结合的抗体,阻断新冠刺突蛋白攻击人体ACE2受体的能力。
肯定有很多人想问,哪类疫苗的效果比较好呢?
这个问题很难回答,因为mRNA疫苗、病毒载体疫苗、亚单位疫苗都能同时引起细胞免疫和体液免疫应答,具体的应答谱特征和免疫原性高低,或者说最终引起的免疫保护力强弱,与选取的抗原、载体、佐剂、免疫途径都有关系,是一系列比较复杂的问题,并非一类疫苗全都一致的。
目前来看,以新冠刺突蛋白为靶点的疫苗方案最大的隐忧还在于对实际新冠病毒的保护能力。其根源在于新冠病毒上的刺突蛋白多以三聚体形式出现,而通过疫苗产生的S蛋白多为单体形式。针对后者产生的抗体是否能完美结合前者,还需要实验和时间的检验。
至于文初提到的新冠病毒灭活疫苗,走是另一个完全不一样的技术思路。
这种疫苗里包含的是已经被杀死(很可能已经碎了)的真·新冠病毒。由于这种疫苗包含了新冠病毒的全部特征,被它刺激出的抗体应该最接近康复的新冠肺炎患者体内的抗体。但它的生产难度比较高,需要选择既有代表性又稳定的毒株,而且进入人体后,单次产生的免疫应答较弱,需要添加佐剂增强免疫效果,还需要多次注射。
除此之外,在安全性方面,虽然概率很低,但灭活疫苗有一定风险会引起抗体依赖的病毒增强作用(ADE,antibody-dependent enhancement)。根据目前的研究,主要原因是产生的抗体浓度较低或亲和力较弱。能结合病毒却不能完全中和病毒的抗体 (一般来讲是亲和力比较弱的抗体),就像“间谍”一样,反倒会把病毒“拉入”到免疫细胞中,导致疾病的意外恶化。
值得注意的是,对这些风险的原因虽然有很多研究,但至今仍未完全清晰。这些潜在的风险提醒我们必须谨慎看待每一种疫苗的每一个研发步骤,警惕可能出现的各种风险。
好在近期,来自科兴控股和中国医学科学院的一篇论文为大家带来的一条好消息,在猴子身上接种的新冠灭活疫苗,取得了很不错的保护效果(参考文献1)。这说明,灭活病毒疫苗的技术思路应该是行得通的。
不过笔者相信,以目前的疫苗研发技术水平和疗效评估能力,无论最终在全国范围内推行哪种方案,都一定是因为国家已经确信它能给绝大部分人口带来有效的保护。
如果新冠病毒发生突变,现在研制的疫苗还有效吗?
最近一段时间以来,关于新冠病毒突变的新闻层出不穷,有的朋友可能会问,如果新冠病毒突变了,已经接种的疫苗还有没有效果呢?虽然这个问题的正确答案还需要通过时间去检验,但笔者本人对此持谨慎乐观的态度。
举一个简单的例子,新冠病毒(SARS-CoV-2),和非典病毒(SARS-CoV)的刺突蛋白已经产生了很大的不同。但是,最近来自广东省的一项研究证实,很大一部分新冠患者的血清抗体也能与非典病毒产生明显反应,并起到一定的保护效果。
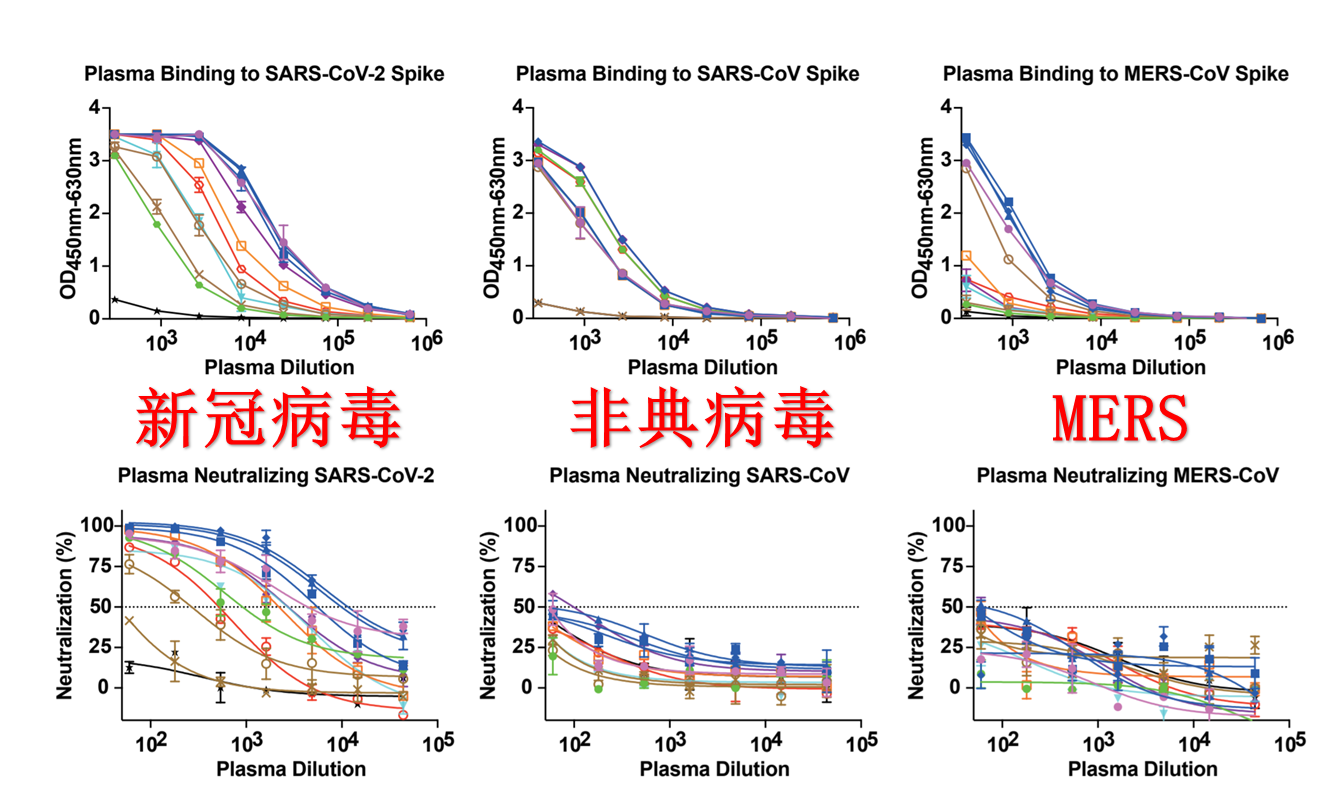
新冠康复患者的血清抗体能与新冠病毒,非典病毒,及中东呼吸综合征病毒(MERS)的刺突蛋白结合。只是其保护效力依次递减。图片来源:参考文献2
更让人意外的是,很多新冠患者的血清抗体甚至能和与新冠病毒亲缘关系很远的中东呼吸综合征病毒(MERS-CoV)发生反应(见上图)。
从这个结果上看,在短时间(两三年)内发生的小规模突变应该不会对疫苗的保护效果产生太大消极影响。但如果新冠疫情流感化,疫苗研发机构很可能需要做长期斗争,不断改进的准备。
最后,笔者衷心希望,中国能早日率先启动全民疫苗接种,也希望全球范围内的疫情早日得到有效控制。
参考文献:
Gao, Qiang, et al. " Rapid development of an inactivated vaccine for SARS-CoV-2." bioRxiv (2020). Ju, Bin, et al. "Potent human neutralizing antibodies elicited by SARS-CoV-2 infection." bioRxiv (2020).




 扫码下载APP
扫码下载APP

 科普中国APP
科普中国APP
 科普中国
科普中国
 科普中国
科普中国