分类雌激素
雌激素系甾体激素中独具苯环(A环芳香化)结构者,其中雌二醇(又称动情素或求偶素)的活性最强,主要合成于卵巢内卵泡的颗粒细胞,雌酮及雌三醇为其代谢转化物。雌二醇的2-羟基及4-羟基衍生物也具有重要生理意义,自从1938年发现非甾体结构而具有类似雌二醇活性的化合物——乙酚(反式-4,4′-2羟基-α、β-二乙基)以来,已合成的类似物不下几千种,近来已发展到三苯乙烯衍生物,其中有的可作为雌激素代用品,也可作为抗雌激素,这些化合物具有类似雌二醇的空间构型,易于合成,除有一定临床应用价值外,也可为研究雌激素作用原理提供线索。然而其代谢规律不同于甾体化合物,整体效应复杂,使用时需慎重。
雌二醇的合成呈周期性变化,其有效浓度极低,在人和常用的实验动物如大鼠、狗等的血液中含量仅微微克/毫升。雌激素的靶组织为子宫、输卵管、阴道、垂体等。雌激素的主要作用在于维持和调控副性器官的功能。早年利用去卵巢的动物观察其副性器官变化,并与外源补充雌二醇的动物做比较,发现:在雌激素影响下,输卵管、子宫的活动增加,萎缩的子宫重新恢复,其腺体、基质及肌肉部分都增生,子宫液增多,阴道表皮细胞增生,表面层角化等。现已发现不仅经典靶组织具有雌激素受体蛋白,许多重要的中枢或外周器官如下丘脑、松果体、肾上腺、胸腺、胰脏、肝脏、肾脏等也均有不同数量的受体或结合蛋白分子。外源雌激素可引起全身代谢的变化。大剂量的雌二醇可促进蛋白质合成代谢、减少碳水化合物的利用,在鸟类可引起高血脂、高胆固醇,因此对脂肪代谢也有影响。此外,组织中雌二醇对水、盐分子的保留,钙平衡的维持也都有一定影响。雌激素在中枢神经系统的性分化中也起重要作用,而且由于其2-羟基或4-羟基衍生物属于儿茶酚类化合物,与儿茶酚胺等神经介质能竞争有关的酶系,从而相互制约、调控,形成了神经系统与内分泌系统之间的桥梁。这方面的深入研究将可能有助于阐明性分化、性成熟、性行为及生殖功能的神经-内分泌调控机理。
各种形式的雌激素衍生物已广泛应用于避孕、治疗妇女更年期综合征、男子前列腺肥大症以及其他内分泌失调病等。
孕激素孕酮是作用最强的孕激素,也称黄体酮,是许多甾体激素的前身物质,系哺乳类卵巢的卵泡排卵后形成的黄体以及胎盘所分泌的激素。其主要功能在于使哺乳动物的副性器官作妊娠准备,是胚胎着床于子宫、并维持妊娠所不可少的激素。孕激素的分布很广,非哺乳动物如鸟类、鲨鱼、肺鱼、海星及墨鱼等卵巢中也有孕激素合成。如鸟类输卵管卵白蛋白的生成即受孕酮激活。
孕激素和雌激素在机体内的联合作用,保证了月经与妊娠过程的正常进行。雌激素促使子宫内膜增厚、内膜血管增生。排卵后,黄体所分泌的孕激素作用于已受雌二醇初步激活的子宫及乳腺,使子宫肌层的收缩减弱、内膜的腺体、血管及上皮组织增生,并呈现分泌性改变。孕激素使已具发达管道的乳腺腺泡增生。这些作用也依赖于细胞质中的孕酮受体,而雌二醇对孕酮受体的合成具有诱导作用。孕激素在高等动物体内的其他作用不多,已知大剂量的孕酮可引起雄性反应,药理剂量的孕酮还可对垂体的促性激素分泌起抑制作用,避孕药中所含孕激素的抑制排卵效应,就是对促性腺激素起抑制作用的结果。2
雄激素睾丸、卵巢及肾上腺均可分泌雄激素。睾酮是睾丸分泌的最重要的雄激素。雄激素作用于雄性副性器官如前列腺、精囊等,促进其生长并维持其功能,也是维持雄性副性征所不可少的激素:如家禽的冠、鸟类的羽毛、反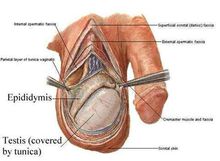 刍动物的角以及人类的须发、喉结等。雄激素还具有促进全身合成代谢,加强氮的贮留等功能,这在肝脏和肾脏尤为显著。
刍动物的角以及人类的须发、喉结等。雄激素还具有促进全身合成代谢,加强氮的贮留等功能,这在肝脏和肾脏尤为显著。
雄激素在动物界分布广泛,系19碳甾体化合物,已有大量人工合成的雄激素,包括酯化、甲氧基化或氟取代的衍生物,或便于口服或具较强的促合成代谢功能,可应用于临床。
雄激素的分泌不像雌激素,无明显的周期性,然而也与垂体促性激素形成反馈关系,睾酮是在血液中运转、负责反馈作用的形式,但在细胞水平起作用时,睾酮常需转化成双氢睾酮,后者与受体蛋白结合的亲和力高于睾酮,雄激素在细胞水平如下丘脑等组织中的另一转化方式是A环的芳香化而形成雌激素,致使某些动物的睾丸中雌激素含量甚高。这种转化在中枢神经系统中已经证明与脑的性分化有重要关系。3
产生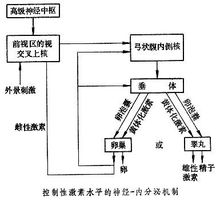 性激素是内分泌细胞制造的。人体内分泌细胞有群居和散住两种。群居的形成了内分泌腺,如脑壳里的脑垂体,脖子前面的甲状腺、甲状旁腺,肚子里的肾上腺、胰岛、卵巢及阴囊里的睾丸。散住的如胃肠粘膜中有胃肠激素细胞,丘脑下部分泌肽类激素细胞等。每一个内分泌细胞都是制造激素的小作坊。大量内分泌细胞制造的激素集中起来,便成为不可小看的力量。种类激素是化学物质。目前对各种激素的化学结构基本都搞清楚了。
性激素是内分泌细胞制造的。人体内分泌细胞有群居和散住两种。群居的形成了内分泌腺,如脑壳里的脑垂体,脖子前面的甲状腺、甲状旁腺,肚子里的肾上腺、胰岛、卵巢及阴囊里的睾丸。散住的如胃肠粘膜中有胃肠激素细胞,丘脑下部分泌肽类激素细胞等。每一个内分泌细胞都是制造激素的小作坊。大量内分泌细胞制造的激素集中起来,便成为不可小看的力量。种类激素是化学物质。目前对各种激素的化学结构基本都搞清楚了。
按化学结构大体分为四类。
第一类为类固醇,如肾上腺皮质激素、性激素。
第二类为氨基酸衍生物,有甲状腺素、肾上腺髓质激素、松果体激素等。
第三类激素的结构为肽与蛋白质,如下丘脑激素、垂体激素、胃肠激素、降钙素等。
第四类为脂肪酸衍生物,如前列腺素。作用激素是调节机体正常活动的重要物质。它们中的任何一种都不能在体内发动一个新的代谢过程。它们也不直接参与物质或能量的转换,只是直接或间接地促进或减慢体内原有的代谢过程。如生长和发育都是人体原有的代谢过程,生长激素或其他相关激素增加,可加快这一进程,减少则使生长发育迟缓。性激素对人类的繁殖、生长、发育、各种其他生理功能、行为变化以及适应内外环境等,都能发挥重要的调节作用。一旦性激素分泌失衡,便会带来疾病。
功能激素的生理作用虽然非常复杂,但是可以归纳为五个方面:
第一,通过调节蛋白质、糖和脂肪等三大营养物质和水、盐等代谢,为生命活动供给能量,维持代谢的动态平衡。
第二,促进细胞的增殖与分化,影响细胞的衰老,确保各组织、各器官的正常生长、发育,以及细胞的更新与衰老。例如生长激素、甲状腺激素、性激素等都是促进生长发育的激素。
第三,促进生殖器官的发育成熟、生殖功能,以及性激素的分泌和调节,包括生卵、排卵、生精、受精、着床、妊娠及泌乳等一系列生殖过程。
第四,影响中枢神经系统和植物性神经系统的发育及其活动,与学习、记忆及行为的关系。
第五,与神经系统密切配合调节机体对环境的适应。
上述五方面的作用很难截然分开,而且不论哪一种作用,激素只是起着信使作用,传递某些生理过程的信息,对生理过程起着加速或减慢的作用,不能引起任何新的生理活动。
性激素只对一定的组织或细胞(称为靶组织或靶细胞)发挥特有的作用。人体的每一种组织、细胞,都可成为这种或那种激素的靶组织或靶细胞。而每一种激素,又可以选择一种或几种组织、细胞作为本激素的靶组织或靶细胞。如生长激素可以在骨骼、肌肉、结缔组织和内脏上发挥特有作用,使人体长得高大粗壮。但肌肉也充当了雄激素、甲状腺素的靶组织。
性激素在分子水平上的作用方式,与其他甾体激素一样,进入细胞后与特定的受体蛋白结合,形成激素-受体复合物,然后结合于细胞核,作用于染色质,影响DNA的转录活动,导致新的、或增加已有的蛋白质的生物合成,从而调控细胞的代谢、生长或分化。性激素为小分子物质,具有脂溶性,主要通过自由扩散(被动运输)进入细胞内,与胞浆受体结合,形成激素-胞浆受体复合物,通过构象变化和热休克蛋白解离获得进入细胞核内的能力,并由胞浆转移至核内,激素与核内受体结合,形成激素-核受体复合物,从而激发DNA的转录过程,生成特异mRNA,然后进入胞浆,在核糖体内翻译形成蛋白质,发挥生物效应。
性激素的高度专一性包括组织专一性和效应专一性。前者指激素作用于特定的靶细胞、靶组织、靶器官。后者指激素有选择地调节某一代谢过程的特定环节。例如,胰高血糖素、肾上腺素、糖皮质激素都有升高血糖的作用,但胰高血糖素主要作用于肝细胞,通过促进肝糖原分解和加强糖异生作用,直接向血液输送葡萄糖;肾上腺素主要作用于骨骼肌细胞,促进肌糖原分解,间接补充血糖;糖皮质激素则主要通过刺激骨骼肌细胞,使蛋白质和氨基酸分解,以及促进肝细胞糖异生作用来补充血糖。激素的作用是从激素与受体结合开始的。靶细胞介导激素调节效应的专一性激素结合蛋白,称为激素受体。受体一般是糖蛋白,有些分布在靶细胞质膜表面,称为细胞表面受体;有些分布在细胞内部,称为细胞内受体,如甲状腺素受体。
极高的效率性激素与受体有很高的亲和力,因而性激素可在极低浓度水平与受体结合,引起调节效应。性激素在血液中的浓度很低,一般蛋白质激素的浓度为10-10-10-12mol/L,其他激素在10-6-10-9mol/L。而且激素是通过调节酶量与酶活发挥作用的,可以放大调节信号。激素效应的强度与激素和受体的复合物数量有关,所以保持适当的激素水平和受体数量是维持机体正常功能的必要条件。例如,胰岛素分泌不足或胰岛素受体缺乏,都可引起糖尿病。
多层次调控内分泌的调控是多层次的。下丘脑是内分泌系统的最高中枢,它通过分泌神经激素,即各种释放因子(RF)或释放抑制因子(RIF)来支配垂体的激素分泌,垂体又通过释放促激素控制甲状腺、肾上腺皮质、性腺、胰岛等的激素分泌。相关层次间是施控与受控的关系,但受控者也可以通过反馈机制反作用于施控者。如下丘脑分泌促甲状腺素释放因子(TRF),刺激垂体前叶分泌促甲状腺素(TSH),使甲状腺分泌甲状腺素。当血液中甲状腺素浓度升高到一定水平时,甲状腺素也可反馈抑制TRF和TSH的分泌。激素的作用不是孤立的。内分泌系统不仅有上下级之间控制与反馈的关系,在同一层次间往往是多种激素相互关联地发挥调节作用。激素之间的相互作用,有协同,也有拮抗。例如,在血糖调节中,胰高血糖素等使血糖升高,而胰岛素则使血糖下降。他们之间相互作用,使血糖稳定在正常水平。对某一生理过程实施正反调控的两类激素,保持着某种平衡,一旦被打破,将导致内分泌疾病。激素的合成与分泌是由神经系统统一调控的。
代谢过程合成贮存性激素有共同的生物合成途径:以胆固醇为前体,通过侧链的缩短,先产生21碳的孕酮或孕烯醇酮,继而去侧链后衍变为19碳的雄激素,再通过A环芳香化而生成18碳的雌激素。性激素的代谢失活途径也大致相同,即在肝、肾等代谢器官中形成葡萄糖醛酸酯或硫酸酯等水溶性较强的结合物,然后随尿排出,或随胆汁进入肠道由粪便排出。
不同结构的激素,其合成途径也不同。肽类激素一般是在分泌细胞内核糖体上通过翻译过程合成的,与蛋白质合成过程基本相似,合成后储存在胞内高尔基体的小颗粒内,在适宜的条件下释放出来。胺类激素与类固醇类激素是在分泌细胞内主要通过一系列特有的酶促反应而合成的。前一类底物是氨基酸,后一类是胆固醇。如果内分泌细胞本身的功能下降或缺少某种特有的酶,都会减少激素合成,称为某种内分泌腺功能低下;内分泌细胞功能过分活跃,激素合成增加,分泌也增加,称为某内分泌腺功能亢进。两者都属于非生理状态。各种内分泌腺或细胞贮存激素的量可有不同,除甲状腺贮存激素量较大外,其他内分泌腺的激素贮存量都较少,合成后即释放入血液(分泌),所以在适宜的刺激下,一般依靠加速合成以供需要。
分泌调节性激素分泌的周期性和阶段性由于机体对地球物理环境周期性变化以及对社会生活环境长期适应的结果,使激素的分泌产生了明显的时间节律,血中激素浓度也就呈现了以日、月、或年为周期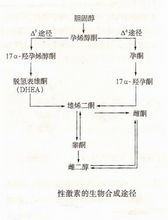 的波动。这种周期性波动与其它刺激引起的波动毫无关系,可能受中枢神经的“生物钟”控制。
的波动。这种周期性波动与其它刺激引起的波动毫无关系,可能受中枢神经的“生物钟”控制。
性激素在血液中的型式及浓度激素分泌入血液后,部分以游离形式随血液运转,另一部分则与蛋白质结合,是一种可逆性过程。即游离型+结合蛋白结合型,但只有游离型才具有生物活性。不同的激素结合不同的蛋白,结合比例也不同。结合型激素在肝脏代谢与由肾脏排出的过程比游离型长,这样可以延长激素的作用时间。因此,可以把结合型看作是激素在血中的临时储蓄库。激素在血液中的浓度也是内分泌腺功能活动态的一种指标,它保持着相对稳定。如果激素在血液中的浓度过高,往往表示分泌此激素的内分泌腺或组织功能亢进;过低,则表示功能低下或不足。
性激素分泌的调节已如前述激素分泌的适量是维持机体正常功能的一个重要因素,故机体在接受信息后,相应的内分泌腺是否能及时分泌或停止分泌。这就要机体的调节,使激素的分泌能保证机体的需要;又不至过多而对机体有损害。引起各种激素分泌的刺激可以多种多样,涉及的方面也很多,有相似的方面,也有不同的方面,但是在调节的机制方面有许多共同的特点。当一个信息引起某一性激素开始分泌时,往往调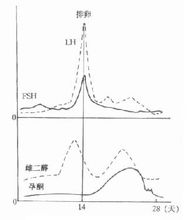 整或停止其分泌的信息也反馈回来。即分泌激素的内分泌细胞随时收到靶细胞及血中该性激素浓度的信息,或使其分泌减少(负反馈),或使其分泌再增加(正反馈),常常以负反馈效应为常见。最简单的反馈回路存在于内分泌腺与体液成分之间,如血中葡萄糖浓度增加可以促进胰岛素分泌,使血糖浓度下降;血糖浓度下降后,则对胰岛分泌胰岛素的作用减弱,胰岛素分泌减少,这样就保证了血中葡萄糖浓度的相对稳定。又如下丘脑分泌的调节肽可促进腺垂体分泌促激素,而促激素又促进相应的靶腺分泌激素以供机体的需要。当这种激素在血中达到一定浓度后,能反馈性的抑制腺垂体、或下丘脑的分泌,这样就构成了下丘脑——腺垂体——靶腺功能轴,形成一个闭合回路,这种调节称闭环调节,按照调节距离的长短,又可分长反馈、短反馈和超短反馈。要指出的是,在某些情况下,后一级内分泌细胞分泌的激素也可促进前一级腺体的分泌,呈正反馈效应,但较为少见。
整或停止其分泌的信息也反馈回来。即分泌激素的内分泌细胞随时收到靶细胞及血中该性激素浓度的信息,或使其分泌减少(负反馈),或使其分泌再增加(正反馈),常常以负反馈效应为常见。最简单的反馈回路存在于内分泌腺与体液成分之间,如血中葡萄糖浓度增加可以促进胰岛素分泌,使血糖浓度下降;血糖浓度下降后,则对胰岛分泌胰岛素的作用减弱,胰岛素分泌减少,这样就保证了血中葡萄糖浓度的相对稳定。又如下丘脑分泌的调节肽可促进腺垂体分泌促激素,而促激素又促进相应的靶腺分泌激素以供机体的需要。当这种激素在血中达到一定浓度后,能反馈性的抑制腺垂体、或下丘脑的分泌,这样就构成了下丘脑——腺垂体——靶腺功能轴,形成一个闭合回路,这种调节称闭环调节,按照调节距离的长短,又可分长反馈、短反馈和超短反馈。要指出的是,在某些情况下,后一级内分泌细胞分泌的激素也可促进前一级腺体的分泌,呈正反馈效应,但较为少见。
在闭合回路的基础上,中枢神经系统可接受外环境中的各种应激性及光、温度等刺激,再通过下丘脑把内分泌系统与外环境联系起来形成开口环路,促进各级内分泌腺分泌,使机体能更好地适应于外环境。此时闭合环路暂时失效。这种调节称为开环调节。
激素药物避孕药性激素是性腺分泌的一类甾体激素,包括雌激素、孕激素和雄激素。临床多用人工合成品及其结构改造物。目前常用的避孕药大多为雌激素和孕激素的复合制剂.
一、性激素类药
一雌激素类药
天然的雌激素有雌二醇、雌酮和雌三醇,临床常用品可口服或长效,如炔雌醇、炔雌醚、戊酸雌二醇。尼尔雌醇、己烯雌酚、己烷雌酚、氯烯雌醚等。
⒈补充女性激素分泌不足:卵巢发育不全或功能低下。
⒉绝经期综合征:适量补充雌激素,可反馈抑制和分泌,减轻症状。
⒊避孕:因大剂量雌激素可抑制FSH分泌,可达避孕作用。
⒋乳腺癌:用于绝经后5年以上晚期乳腺癌,不宜用于绝经期5年以内的患者,否则反而会促肿瘤生长。
⒌其他:雌激素能增加骨骼钙沉积,可与雄激素合用治疗老年性骨质疏松。痤疮(粉刺)常为过多雄激素使皮脂腺分泌增多,引起堵塞继发感染而致,故可利用雌激素的抗雄激素作用治疗。雌激素尚有升高白细胞作用,可用于治疗放射线引起的白细胞降低症。对老年人有学习记忆增强作用和延缓阿尔茨海默病发展的作用。-4
二孕激素类药
天然孕激素为黄体酮(孕酮),体内含量极少,临床多用其人工合成品。主要有甲羟孕酮、甲地孕酮、氯地孕酮和己酸羟孕酮等。炔诺酮、炔诺孕酮、醋炔诺酮、双醋炔诺醇等。
主要用于两方面:单独或与雌激素合用于避孕(见避孕药节);与雌激素合用于绝经期后替代治疗。
⒈先兆性及习惯性流产:主要利用孕激素的安胎作用,用于习惯性流产的效果不及先兆性流产。去甲基睾丸酮类有雄激素作用,会致女性胎儿男性化。
⒉功能性子宫出血:治疗因孕激素不足,子宫内膜发育不良而致的不规则剥脱,或者因雌激素持续刺激子宫内膜,增生过甚所引起的子宫出血。
⒊闭经的诊断与治疗:孕激素被用于诊断雌激素分泌和了解子宫内膜对激素的反应性。给闭经妇女应用孕激素5~7天后,如果子宫内膜对内源性雌激素有反应,则发生撤退性出血。雌激素和孕激素合用也用于诊断和治疗闭经。
⒋原发性痛经:痛经是因为黄体酮促使子宫内膜合成PGF2α,后者刺激子宫肌发生痉挛性收缩所致。19-去甲基睾丸酮类孕激素可抑制黄体相黄体分泌,从而减轻痛经。
⒌子宫内膜异位症:大剂量可使子宫内膜腺体萎缩,以治疗子宫内膜异位及子宫内膜腺癌。
⒍良性前列腺肥大和前列腺癌等:癌症反馈性抑制腺垂体分泌促性腺激素,从而减少睾丸素分泌,治疗前列腺肥大和前列腺癌。作为治标措施用于转移性子宫内膜癌;醋酸甲地孕酮用作乳腺癌的二线治疗药。
偶见恶心、呕吐及头痛或乳房胀痛;长期使用易发生阴道真菌感染。19-去甲基睾丸酮类因在肝中代谢慢,大剂量使用可致肝功能障碍。
三抗雌激素类药
他莫昔芬(三苯氧胺)
为雌二醇竞争性拮抗剂,能与乳腺细胞的雌激素受体结合,用于绝经期后呈进行性发展的乳癌的治疗。
雷洛昔芬
为选择性雌激素受体调制剂,主要用于抗骨质疏松。
氯米芬(克罗米酚)
可在腺垂体水平竞争雌激素与受体的结合,阻止正常的负反馈调制,促进GnRH和腺垂体促性腺激素分泌,刺激卵巢使之增大,分泌雌激素,诱发排卵。可用于不孕、闭经和功能性子宫出血等,也用于乳房纤维束性疾病和晚期乳癌。
四雄激素类药
天然雄激素为睾酮。临床应用的系人工合成的睾酮及其衍生物如甲睾酮、丙酸睾酮及苯乙酸睾酮等。
【用途】
⒈补充不足:睾丸功能不全,如无睾症或类无睾症。
⒉功能性子宫出血:主要通过抗雌激素作用,使子宫肌纤维及血管收缩和内膜萎缩而起止血作用,用于更年期尤为合适。临床应用三合激素(己烯雌酚、黄体酮和丙酸睾酮的混合物)注射,一般可以止血,停药后可出现撤退性出血。
⒊绝经期综合征及子宫肌瘤:利用其抗雌激素作用。
⒋迁移性乳腺癌和卵巢癌:可暂时缓解症状,可能与其抗雌激素作用有关,也可能通过反馈性抑制腺垂体促性腺激素分泌,从而使卵巢分泌雌激素减少。
⒌用于贫血、再生障碍性贫血、手术后或各种长期消耗性慢性疾病以及老年性骨质疏松等。
五同化激素
同化激素主要有苯丙酸诺龙、癸酸诺龙、美雄酮、司坦唑醇和羟甲烯龙(oxymetholone)等。
本类药物可以增加蛋白合成,促进肌肉发育,增加食欲,带来舒适感。主要用于蛋白质吸收和合成不足,或分解亢进、损失过多的慢性衰弱和消耗性疾病患者,如营养不良、贫血、再生障碍性贫血、严重烧伤、肿瘤化疗期、手术后恢复期、骨折不易愈合、老年性骨质疏松、慢性胆道阻塞性瘙痒等。服用时应增加食用蛋白质。肾炎、心力衰竭和肝功能不良者慎用,孕妇及前列腺癌患者禁用。
现在所用女用避孕药最主要的是化学结构上属于甾体类的雌激素和孕激素。
【避孕机制】女性避孕药的避孕机制主要有四点:
⒈抑制排卵:利用负反馈作用,抑制下丘脑分泌GnRH,使FSH和LH分泌减少。卵泡不能发育和成熟,抑制排卵。
⒉改变宫颈黏液性质:孕激素可使宫颈的黏液变粘,量少,从而阻止精子进入宫腔。
⒊改变子宫内膜结构,使之不利于受精-卵着床:主要可干扰子宫内膜的正常发育转化,使腺体提早分泌和衰竭,内膜变薄、萎缩退化,不利于受精卵着床。
⒋改变输卵管功能:雌激素有增强输卵管节律性收缩的作用,孕激素则相反。避孕药改变了正常月经周期内的雌激素和孕激素的水平,从而影响了输卵管的正常收缩,使受精卵运行速度改变,不能按时达子宫而难以植入受孕。
【不良反应及注意事项】低剂量应用很少发生健康问题。
可能出现的不良反应有类早孕反应,突破性出血、经量减少,凝血功能加强,吸烟者可能增加血栓栓塞性疾病发生率。少数人可产生面部黄褐斑等。
含氮类激素 它作为第一信使,与靶细胞膜上相应的专一受体结合,这一结合随即激活细胞膜上的腺苷酸环化酶系统,在
它作为第一信使,与靶细胞膜上相应的专一受体结合,这一结合随即激活细胞膜上的腺苷酸环化酶系统,在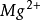 存在的条件下,ATP转变为cAMP。cAMP为第二信使。信息由第一信使传递给第二信使。cAMP使胞内无活性的蛋白激酶转为有活性,从而激活磷酸化酶,引起靶细胞固有的、内在的反应:如腺细胞分泌、肌肉细胞收缩与舒张、神经细胞出现电位变化、细胞通透性改变、细胞分裂与分化以及各种酶反应等等。自cAMP第二信使学说提出后,人们发现有的多肽激素并不使cAMP增加,而是降低cAMP合成。新近的研究表明,在细胞膜还有另一种叫做GTP结合蛋白,简称G蛋白,而G蛋白又可分为若干种。G蛋白有α、β、γ三个亚单位。当激素与受体接触时,活化的受体便与G蛋白的α亚单位结合而与β、γ分离,对腺苷酸环化酶起激活或抑制作用。起激活作用的叫兴奋性G蛋白(Gs);起抑制作用的叫抑制性G蛋白(Gi)。G蛋白与腺苷酸环化酶作用后,G蛋白中的GTP酶使GTP水解为GDP而失去活性,G蛋白的β、γ亚单位从新与α亚单位结合,进入另一次循环。腺苷酸环化酶被Gs激活时cAMP增加;当它被Gi抑制时,cAMP减少。要指出的是cAMP与生物效应的关系不经常一致,故关于cAMP是否是唯一的第二信使尚有不同的看法,有待进一步研究。近年来关于细胞内磷酸肌醇可能是第二信使的学说受到重视。这个学说的中心内容是:在激素的作用下,在磷脂酶C的催化下使细胞膜的磷脂酰肌醇→三磷肌醇+甘油二酯。二者通过各自的机制使细胞内
存在的条件下,ATP转变为cAMP。cAMP为第二信使。信息由第一信使传递给第二信使。cAMP使胞内无活性的蛋白激酶转为有活性,从而激活磷酸化酶,引起靶细胞固有的、内在的反应:如腺细胞分泌、肌肉细胞收缩与舒张、神经细胞出现电位变化、细胞通透性改变、细胞分裂与分化以及各种酶反应等等。自cAMP第二信使学说提出后,人们发现有的多肽激素并不使cAMP增加,而是降低cAMP合成。新近的研究表明,在细胞膜还有另一种叫做GTP结合蛋白,简称G蛋白,而G蛋白又可分为若干种。G蛋白有α、β、γ三个亚单位。当激素与受体接触时,活化的受体便与G蛋白的α亚单位结合而与β、γ分离,对腺苷酸环化酶起激活或抑制作用。起激活作用的叫兴奋性G蛋白(Gs);起抑制作用的叫抑制性G蛋白(Gi)。G蛋白与腺苷酸环化酶作用后,G蛋白中的GTP酶使GTP水解为GDP而失去活性,G蛋白的β、γ亚单位从新与α亚单位结合,进入另一次循环。腺苷酸环化酶被Gs激活时cAMP增加;当它被Gi抑制时,cAMP减少。要指出的是cAMP与生物效应的关系不经常一致,故关于cAMP是否是唯一的第二信使尚有不同的看法,有待进一步研究。近年来关于细胞内磷酸肌醇可能是第二信使的学说受到重视。这个学说的中心内容是:在激素的作用下,在磷脂酶C的催化下使细胞膜的磷脂酰肌醇→三磷肌醇+甘油二酯。二者通过各自的机制使细胞内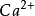 浓度升高,增加的
浓度升高,增加的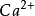 与钙调蛋白结合,激发细胞生物反应的作用。
与钙调蛋白结合,激发细胞生物反应的作用。
类固醇激素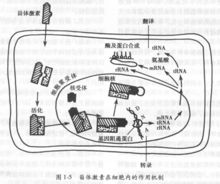 这类性激素是分子量较小的脂溶性物质,可以透过细胞膜进入细胞内,在细胞内与胞浆受体结合,形成性激素胞浆受体复合物,复合物通过变构就能透过核膜,再与核内受体相互结合,转变为性激素-核受体复合物,促进或抑制特异的RNA合成,再诱导或减少新蛋白质的合成。性激素还有其他作用方式。此外,还有一些性激素对靶细胞无明显的效应,但可能使其它性激素的效应大为增强,这种作用被称为“允许作用”。例如肾上腺皮质激素对血管平滑肌无明显的作用,却能增强去甲肾上腺素的升血压作用。
这类性激素是分子量较小的脂溶性物质,可以透过细胞膜进入细胞内,在细胞内与胞浆受体结合,形成性激素胞浆受体复合物,复合物通过变构就能透过核膜,再与核内受体相互结合,转变为性激素-核受体复合物,促进或抑制特异的RNA合成,再诱导或减少新蛋白质的合成。性激素还有其他作用方式。此外,还有一些性激素对靶细胞无明显的效应,但可能使其它性激素的效应大为增强,这种作用被称为“允许作用”。例如肾上腺皮质激素对血管平滑肌无明显的作用,却能增强去甲肾上腺素的升血压作用。
皮质激素脊椎动物脑垂体分泌的一种多肽类激素。它能促进肾上腺皮质的组织增生以及皮质激素的生成和分泌。英文简称ACTH。ACTH的生成和分泌受下丘脑促肾上腺皮质激素释放因子(CRF)的直接调控。分泌过盛的皮质激素反过来也能影响垂体和下丘脑,减弱它们的活动。从鲨、蛙、鸵鸟、哺乳动物垂体中制取的ACTH均为三十九肽。明显的结构差异反映在分子的羧端区(25~33位)。其氨端部分(1~24位)的氨基酸排列顺序较为一致,且为生物活性的中心区域。ACTH的分泌过程是脉冲式的和应变的,释放的频率和幅度与昼夜交替节律性相关。在应激情况下,如烧伤、损伤、中毒,以及遇到攻击使全身作出警戒性反应时,ACTH的分泌都增加,随即激发肾上腺皮质激素的释放,增进抵抗力。医学上可用于抗炎症、抗过敏等。
促性腺激素调节脊椎动物性腺发育,促进性激素生成和分泌的糖蛋白激素。如垂体前叶分泌的促黄体生成激素(LH)和促卵泡成熟激素(FSH),两者协同作用,刺激卵巢或睾丸中生殖细胞的发育及性激素的生成和分泌;人胎盘分泌的绒毛膜促性腺激素(HCG),可促进妊娠黄体分泌孕酮。怀孕初期尿中即可出现HCG,于妊娠两个月时达高峰,临床常以此作为妊娠指标。垂体促性腺激素的生成和释放受下丘脑促黄体生成激素释放激素(LH-RH)的直接调控。LH与FSH的靶腺产物——性激素反过来也可影响垂体或下丘脑的分泌功能。因此LH-RH、LH与FSH以及性激素的分泌相互制约,起伏颇有节奏。LH又称促间质细胞激素(ICSH),因为它作用于睾丸的间质细胞,刺激雄性激素的生成和分泌。LH对雌性动物卵巢的主要作用为选择性诱导排卵前的个别卵泡迅速长大,待LH的分泌达高潮时,触发排卵并使排卵后的卵泡壁转化为黄体及分泌孕酮。FSH的重要作用是促进卵巢中卵泡的生长和发育,在雄性则促进睾丸曲细精管中精子的生成。从动物垂体制取的促性腺激素,已广泛应用于畜牧、水产业,但对人类无效。从孕妇尿中可制取HCG,或从绝经期妇女尿中提取LH与FSH的混合制剂,简称人绝经期促性腺激素(HMG),临床上可用于治疗性功能减退症。5
历史早在公元前2世纪,中国人就能够从人的尿液中分离出性激素和垂体激素,并且将其应用于临床治疗,这就遥迢领先于现代的生物化学。中国人把所获得的激素晶体传统地称做“秋石”,因为这种晶体物质颇像秋天里的白霜。在公元前125年以前,淮南王刘安首先用了“秋石”这个名称来形容这一类激素“洁白的色泽及固体的性质”。在古代中国早期科学家中,淮南王是走在最前列的一个,他有一所道家的行家里手和哲学家炼制丹药的学校,热衷于进行多种物理过程的实验。
公元前25年,道家的实验与研究遭到当时的高级官吏顾云(音译)的反对,他抨击炼金术和炼丹术的言论载于当时的正史中。他发表了下述看法: “道家说,熔化朱砂,他们就可以将其变成黄金,并说,利用暗色泥状的(即浓缩的)尿,他们就可以将其制成一种硬的、白色冰状(结晶)物质。” 伟大的唐代诗人白居易(772—846)曾经写过一首名为《思旧》的诗。其中谈到了他的朋友,另一位大诗人元慎(字微之,779—831): 元慎炼“秋石”这种药(并且亲自服用),因而在年轻时就突然去世。
几个世纪之后,文献中开始出现了有关“秋石”药物制法的确切记载。据我们所知,中国最早的这种制法的资料刊录在《经验方》一书中。该书系张声道所著,刊印于公元l025年。从公元l025年至公元1833年,在39种不同的书籍中都记载了有关从尿液中获得性激素和垂体激素的资料,具体的提取方法不下10种。这些激素采用大规模的方式生产,每一批需要多至数百升的人尿,最后制得成千上万剂的药品以供医用。
因此,十分明显,在从尿液中获取性激素的领域内,中国人在世界上领先了约2200年。最早公开发表关于这些激素的制作方法的年代是公元l025年,其文写道: “取男子尿液682升,在空室内装置一口大蒸锅。锅上放一个深瓦9B,用纸浆与石灰封好边缘。干燥后则无蒸汽飘出。向锅内倒入70一80%的尿液,灶下用大火烧煮,派专人守候。若涌起的泡沫将要溢出,就添加少量的冷尿液,切勿使尿液溢出。干的残余物就是‘人中白’。取一些粉末放入一个完好的瓦罐中,如法封好,整个放在炉中以木炭加热,使之升华,便可取得57—85克(升华物)。研磨成粉,以枣肉混合,制成如绿豆大小的九剂。每次服五至七九,早饭前以温洒或场服下。” 尿液最初的简单蒸发步骤类似于蒸发海水制盐的大规模的生产方式。尿液蒸发后残留的固体物质还需进一步炼制,以便除去其中的尿素、盐等等。随后,中国人对其进行了升华,这是道家十分熟悉的技术。最简单的升华措施是把陶罐倒置于火上,罐中的物质就掉到红色的热木炭或木炭灰烬上,由于向上升华,因此在罐的顶盖下侧就凝结成了一层升华物质。经改进的升华操作方法,是在罐上放一个可以掀动的项盖,(升华结束时)顶盖可以取下,然后用羽毛就可以把升华物刷下来。在各种所描述的尿液炼制过程中,升华是一种微妙的制作方式。十分明显,从682升尿液中仅仅能够提取57—85克贵重的激素升华晶体。 中国人在偶然的情况下发现,类固醇激素在低于其熔点的温度下是稳定的,当温度变化于130一210 C之间时,就能够被有效地升华,而欧洲人直到本世纪才观察到这种现象。在温度达到260℃时,类固醇激素仍不会分解,其中的有些类固醇激素要到300 c才能有效地升华。当然,并非所有的中国人的提取方法都含有升华这一步骤。但只要是包括升华操作的,在其整个过程中.温度都被严格地控制在120一300 C之间。如今,现代科学家已发现这正是最适宜的温度范围。通过这种方法,可以从大量的体外物质(尿液)中分离出激素物质来,并且具有相当的纯度。当然,获得的固体中还会有少量的杂质,包括氰尿酸,但这没有明显的影响,在制剂中,只不过是一种户性的物质而已。少量的其他物质,例如咧哄、甲基叫噪、挥发性脂肪酸,以及非类固醇的酚类,也无关紧要,因为它们都是无毒的。但按我们现代的标准来看,古时中国人制得的激家晶体是不够纯净的。然而,毫无疑问,它们都是具有明显的生物学活性、高疗效的浓缩的激素物质。 在从尿液中提取激素66大多数(尽管非全部)过程中,古代中国的升华技术是有决定性的意义的。
中国人怎样使用这些性激素呢?它们主要用于治疗与生殖器官有关的各类疾患,其中包括性腺机能减退、阳萎、性逆转(就是说,男性能够自发地转变成为女性,或名相反,这是古代中国人早已熟悉的现象)、明阳两性人、超精、痛经、白带、性功能低下等等。雄激素甚至可以刺激彭须的生长(因为中国人知道,男人之所以长胡须是因为右阜九的缘故,一旦进行阉割之后,胡须就停止生长)。至于口服雌激素类物质.众所周知,会在人体肝脏中失活,任看来中国人增加了服用的剂量,这样耶使有一些损耗,余下的仍能产生治疗效果。也许其中的垂体激素比维褐素更为重要,因为它们能够刺激病人自身产生更多的州激素。当然,有关古代中国人提取性激素方面目前仍有些难以解答的问题。例如,从没有人试图重复文献中所描述的详细的制取过程,以证实是否的确能够从中获得成品。十分清楚,这个问题有待于将来做进一步的实验和探讨。但是,毋庸置疑,中国人真正地开创了内分泌科学,他们对于所获得的伟大成就是当之无愧酌!
1200年后西方的性激素开始在中国研究记载的基础上发展:
1853年,法国的巴纳德研究了各种动物的胃液后,发现了肝脏具有多种不可思议的功能。贝尔纳认为含有一种物质来完成这种功能。可是他没有研究出这种物质,实际上那就是激素。
1880年,德国的奥斯特瓦尔德从甲状腺中提出大量含有碘的物质,并确认这就是调节甲状腺功能的物质。后来才知道这也是一种激素。
1889年,巴纳德的学生西夸德发现了另一种激素的功能。他认为动物的睾丸中一定含有活跃身体功能的物质,但一直未能找到。
1901年,在美国从事研究工作的日本人高峰让吉从牛的副肾中提取出调节血压的物质,并做成晶体,起名为肾上腺素,这是世界上提取出的第一激素晶体。
1902年,英国生理学家斯塔林和贝利斯经过长期的观察研究,发现当食物进入小肠时,由于食物在肠壁摩擦,小肠粘膜就会分泌出一种数量极少的物质进入血液,流送到胰腺,胰腺接到后就立刻分泌出胰液来。他们将这种物质提取出来,注入哺乳动物的血液中,发现即使动物不吃东西,也会立刻分泌出胰液来,于是他们给这种物质起名为“促胰液”。后来斯塔林和贝利斯给上述这类数量极少但有生理作用[3]。




 扫码下载APP
扫码下载APP

 科普中国APP
科普中国APP
 科普中国
科普中国
 科普中国
科普中国