TIL细胞疗法简介
目前肿瘤免疫治疗可以分为两大类:
●免疫检查点抗体类药物,用于解除肿瘤微环境对免疫的耐受和屏蔽作用,阻断被屏蔽的免疫信号,让免疫细胞保持对肿瘤产生攻击的能力,治疗方法多为针对PD-1、PD-L1、CTLA-4等靶点的小分子药物和抗体药物。
●过继T细胞疗法(adoptive T-cell therapy,ACT),也就是我们常说的免疫细胞治疗,治疗方法除了早期的LAK,DC,CIK,DC-CIK之外,近年来的CAR-T,TCR-T,TIL(肿瘤浸润性淋巴细胞)等疗法在不同层面上解决了T细胞对肿瘤的识别性难题,逐渐在临床试验中体现出优异的疗效。
一.什么是TIL细胞?
IL(Tumor Infiltrating Lymphocytes,肿瘤浸润淋巴细胞)是一种从肿瘤组织中分离出的浸润淋巴细胞。这些淋巴细胞中有部分是针对肿瘤特异性突变抗原的T细胞,是深入到敌军内部打击能力最强的免疫细胞,被认为是一种机体对肿瘤细胞特异性免疫反应。
二.什么是TIL细胞疗法?
TIL细胞疗法是指从肿瘤组织中分离肿瘤浸润的淋巴细胞,在体外培养和大量扩增后回输到病人体内的疗法。TIL疗法的效应细胞是经过天然选择与富集,肿瘤特异性T细胞比例高且多样性丰富的群体,与CAR-T细胞疗法和PD-1/PD-L1抗体相比,具有多靶点、肿瘤趋向和浸润能力强、副作用小等优点。
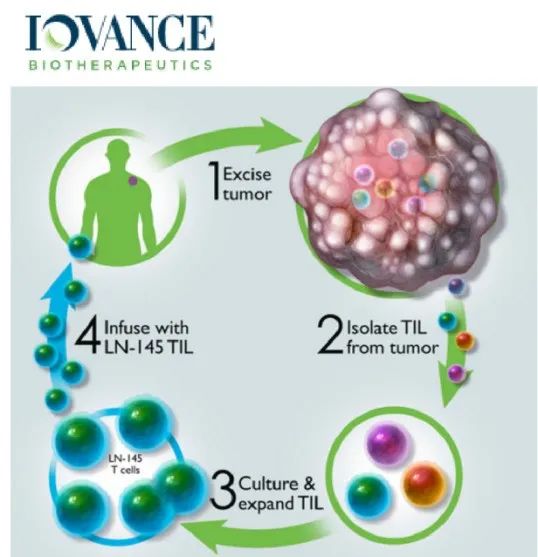
三.TIL免疫疗法的具体步骤与流程是什么呢?
1. 我们得到病人的肿瘤组织块,其中混杂着体积较大的肿瘤细胞以及体积小而圆的T淋巴细胞;
2. 肿瘤样本被运送到专有的GMP设施,在那里TIL被分离并繁殖,将不同种类的T淋巴细胞在细胞板上克隆化,并加入高浓度的IL-2来选择培养,在三周内产生数十亿TIL。
3. 在IL-2的刺激下不同种类的T淋巴细胞都得到了克隆扩增,形成了细胞群;
4. 用病人的肿瘤细胞和扩增后的T淋巴细胞反应,凡是能够发生杀瘤效应的T淋巴细胞群作为阳性TIL群留下,其余的丢弃;
5. 用负载了肿瘤特异性抗原的树突状细胞(DC)进一步扩增培养肿瘤特异性的TIL;
6. 患者开始一周的预处理治疗(清髓)以准备接受TIL。TIL产品作为一次性疗法使用,在TIL输注后立即接受多达6剂白细胞介素2(IL-2),来支持患者体内TIL的生长和激活。
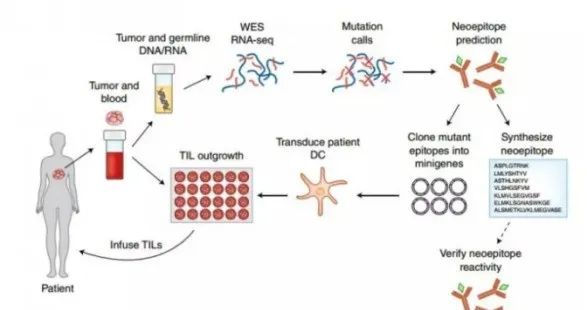
四.TIL细胞与其他细胞的不同
1.LAK、CD3AK、DC、CIK、NK等免疫细胞,均来自外周血,靶向性弱。
2.TIL细胞来自于肿瘤组织内部,有60%以上能识别肿瘤细胞,有很强的靶向性。
3.TIL细胞杀伤力高,比LAK强50-100倍。
4.宿主处于免疫抑制状态,反而有利于增强TIL的杀伤作用,适合与放化疗联用。
5.TIL细胞的扩增能力比LAK细胞强。
6.采用定向筛选技术后,TIL的疗效显著增强,且通常只需要注射一次。
五.TIL和老一代细胞免疫疗法的不同之处
乍一看,TIL疗法和魏则西用过被国家叫停的CIK疗法很像,它们都属于细胞免疫疗法。但TIL和老一代细胞免疫疗法,比如CIK,有两个非常重要的区别:
1. 免疫细胞来源不同,TIL的免疫细胞来自于肿瘤组织,而CIK来自血液。
肿瘤里分离出的免疫细胞,有60%以上能识别肿瘤,而血液里面分离的免疫细胞,这个比例不到0.5%。不能识别癌细胞的免疫细胞,对患者来说没用。相比从血液里面分离细胞,提取新鲜肿瘤组织,从中分离TIL在技术上难很多,也是为啥很多人明知TIL更好,却还持之以恒推销CIK的原因。
2. 新一代TIL疗法增加了定向筛选过程,确保只扩增识别肿瘤细胞的免疫细胞。TIL不仅分离出的免疫细胞更对口,而且扩增的时候会再筛选,确保只留下针对癌症的免疫细胞。

六.TIL细胞疗法与其它新的免疫疗法的不同
1. CAR-T:CAR-T细胞疗法是指将经过设计的CAR-T细胞可在实验室培养生长,达到数十亿之多将扩增后的CAR-T细胞使用到患者体内,注入之后的T细胞也会在患者体内增殖,并杀死具有相应特异性抗原的肿瘤细胞。CAR是一种蛋白质受体,可使T细胞识别肿瘤细胞表面的特定蛋白质(抗原),表达CAR的T细胞可识别并结合肿瘤抗原,进而攻击肿瘤细胞。这种表达CAR的T细胞被称为CAR-T。CAR-T对白血病和B细胞淋巴瘤的效果好,对实体瘤的效果不尽如意,主要是缺少理想的靶标。理想的目标抗原是仅在肿瘤细胞表面表达的肿瘤特异性抗原。不幸的是肿瘤表达的大多数抗原不具备肿瘤特异,因此大多数的CAR都以肿瘤相关性抗原作为靶点,但这往往会导致“脱靶”的可能性。
2. TCR疗法:T细胞受体(TCR)是指,将患者体内的普通T细胞分离出来,利用基因工程技术引入新的基因,使转基因T细胞表达能够识别癌细胞的TCR,使用到患者体内从而杀死肿瘤细胞的治疗方法。TCR的作用机制是向普通T细胞中引入新的基因,使得新的T细胞能够表达TCR从而有效识别肿瘤细胞,引导T细胞杀死肿瘤细胞。TCR能靶向源自突变的肿瘤新生抗原,肿瘤新生抗原对肿瘤本身具有非常特异性的优势,减轻了脱靶识别的危险。但是TCR工程改造存在一定的问题。首先,T细胞内源性的TCR仍然存在,抑制了表面表达和产生错配假体TCR,导致转基因TCR功能的下降,有可能导致自身反应或/和移植物抗宿主病(GVHD)。其次,病毒转导会导致转基因随机整合,非病毒转导例如“睡美人” 转座系统也会存在至少半随机基因整合,带来安全性问题。
TIL疗法与CAR-T和TCR细胞疗法的区别:T细胞不需要经过基因工程的改造。TIL疗法由靶向癌细胞中多种抗原的T细胞组成,因此可以通过多个靶点激发对癌细胞的细胞毒性反应。而CAR-T和TCR细胞疗法通常只能靶向一个抗原,这让癌细胞可能更容易对它们产生抗性。目前,TCR和CAR-T疗法在治疗实体瘤方面进展有限,而TIL疗法已经在多种癌症类型中产生了可喜的疗效。
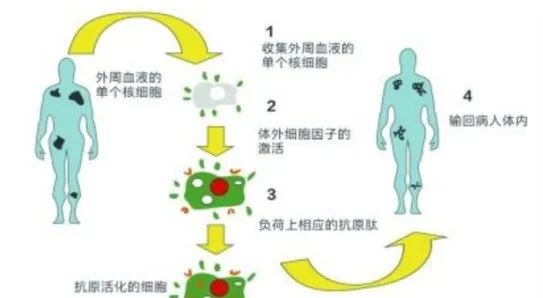
七. TIL免疫疗法的优势
1. 针对性地杀死癌细胞
利用肿瘤杀伤性TIL淋巴细胞进行癌症免疫治疗具有特异性,针对性杀死癌细胞,肿瘤病灶明显缩小。定向筛选过程,确保只扩增识别肿瘤细胞的免疫细胞。
2. 抗复发性强
抗复发性强,对于手术后残存肿瘤细胞的清除,对于手术后抗复发性与转移治疗,配合放化疗更有显著疗效。
3. 适应多种实体肿瘤
适应症广,对原发肿瘤、转移灶均有明显疗效。
4. 强强联合,杀癌效果倍增!
这些免疫细胞经过体外培养后,重新注入到患者体内。同时,研究团队联合使用了免疫增强药物白细胞介素2和另一种“明星抗癌药”PD-1抑制剂Keytruda,Keytruda即属于另一种免疫疗法免疫检查点阻断,在某些癌症中有显著的效果。现在,大量的研究已经证实肿瘤细胞会通过产生一些蛋白来伪装自己,如PD-L1和CTLA-4刹车分子,抑制免疫细胞的反应。因此,很多科学家对于TIL疗法和PD-1抗体的“双剑合璧”充满期待:PD-1/PD-L1抗体可以解除免疫抑制。
八.TIL免疫疗法的局限性
作为一种高度差异化、定制化和靶向性的免疫疗法,TIL疗法在有效性、安全性和可及性方面仍存在一定的局限性:
1. 能提取淋巴细胞的新鲜肿瘤样本难获得(一般只能通过手术获取,需要医院/手术医生的全力配合)
2. 具有抗肿瘤活性、增殖能力强的TIL细胞难获得(除了后期的体外筛选和扩增,也取决于肿瘤周围是否有比较多的T细胞浸润)
3. TIL会被肿瘤微环境抑制
4. 涉及多种系统用药、回输后副反应的管理
5. TIL细胞的体外扩增缺乏标准流程,现有操作程序成本高、耗时长
九,相关临床试验及预上市
近日,美国Iovance生物公司重磅官宣,美国食品和药物管理局(FDA)接受了大名鼎鼎的TILs细胞疗法-- lifileucel(利非伦塞、LN-144)的生物制品许可申请(BLA),并授予 lifileucel 优先审评权,用于免疫检查点抑制剂和靶向治疗期间或之后进展的晚期黑色素瘤患者,将2023 年 11 月 25 日作为最终决定的目标行动日期,这意味着一旦顺利获批,这将是全球首款上市的TILs细胞疗法,将为实体瘤治疗开启新纪元,具有里程碑式意义!
免责声明:内容来源于网络,版权归原作者所有。本文为科普性知识,仅作信息交流之目的,不做商业用途,如涉及作品内容、版权和其它问题,请联系我们删除
END





 扫码下载APP
扫码下载APP

 科普中国APP
科普中国APP
 科普中国
科普中国
 科普中国
科普中国