作者:韩冰 北京协和医院 主任医师
审核:江茜 中国人民解放军总医院第三医学中心 主任医师
PNH,全称为阵发性睡眠性血红蛋白尿症,是一种后天获得性、非遗传性的罕见血液系统疾病。它的名字虽然拗口,却蕴含着丰富的医学信息:阵发性,意味着症状可能间歇出现;睡眠性,则暗示症状与睡眠状态有某种关联;而血红蛋白尿,则是疾病特征性的临床表现之一。
PNH的发病机制根源在于造血干细胞中的PIG-A基因突变。正常情况下,PIG-A基因负责编码一种关键酶,该酶参与红细胞膜上补体调节蛋白的合成。然而,当PIG-A基因发生突变时,这种酶的合成受阻,导致红细胞膜上的补体调节蛋白缺失,进而引发一系列连锁反应。
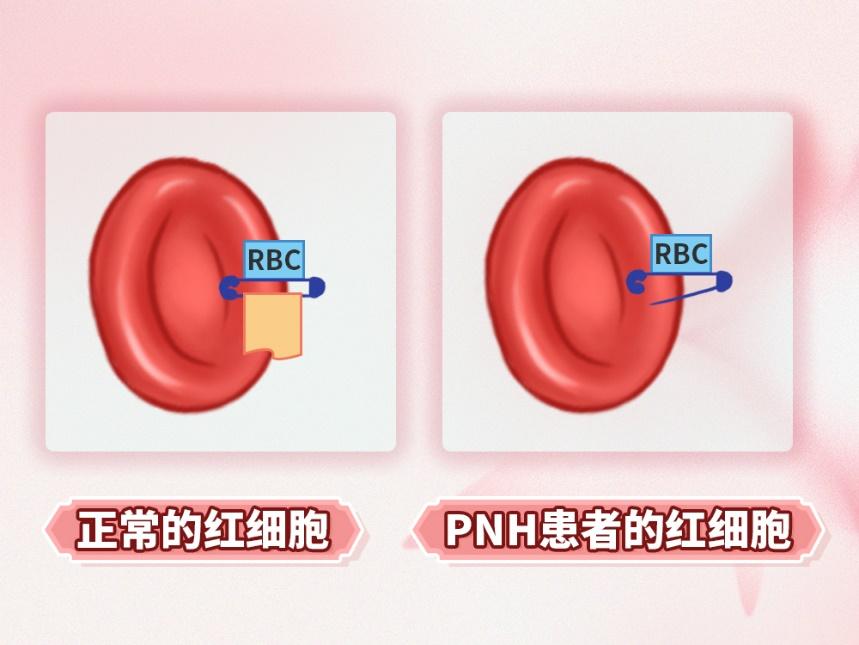
图1 原创版权图片,不授权转载
值得注意的是,PNH并非遗传性疾病,而是后天获得的。尽管目前尚未明确导致PIG-A基因突变的具体原因,但有一种“两次打击”学说被广泛接受。该学说认为,在某些特定环境下,如再生障碍性贫血等造血功能受损的状态下,PIG-A基因突变的细胞克隆被选择出来,并逐渐成为优势克隆,进而引发PNH。这一过程可能与造血系统面临的压力和代偿机制有关。
在发病年龄与流行病学方面,PNH发病并无明确的年龄限制,但有两个高峰期,分别在青少年至青壮年(约10-40岁)以及老年人(60岁以上)。全球范围内,PNH属罕见病范畴,每百万人中仅有1-2例。中国缺乏确切流行病学数据,但北方地区发病率高于南方,与再生障碍性贫血患者的分布类似。
PNH的临床表现多样且复杂,主要可归纳为三大特征:骨髓衰竭、溶血和血栓形成。骨髓衰竭表现为血细胞减少,患者可能出现贫血、白细胞减少和血小板减少等症状,与再生障碍性贫血相似。溶血则是PNH特征性的临床表现之一,当红细胞膜上的补体调节蛋白缺失时,红细胞易受补体攻击而破裂,导致血红蛋白释放入尿中,形成血红蛋白尿。患者尿液可能呈现红色、茶色甚至酱油色,严重时甚至可能出现血尿。

图2 原创版权图片,不授权转载
此外,血栓形成也是PNH患者面临的重大威胁。血栓可发生在全身各个部位,但以腹腔静脉血栓最为常见。患者可能出现腹痛、肠梗阻、门脉高压等症状。下肢静脉血栓则可能导致腿肿、酸痛等不适感。更严重的是,血栓还可能出现在颅内静脉窦、肺脏等关键部位,引发头痛、颅内压增高、呼吸困难和咯血等危及生命的症状。
由于PNH的临床表现多样且复杂,诊断过程往往充满挑战。医生需要综合考虑患者的病史、症状、体征及实验室检查结果,进行综合分析判断。
流式细胞仪检测CD55、CD59(红细胞膜上的补体调节蛋白)表达水平,若发现异常降低,则支持PNH诊断。鉴别诊断时,需与再生障碍性贫血和骨髓增生异常综合征(MDS)区分,后两者虽有血细胞减少,但无PNH特异性标志物CD55、CD59的异常表达。
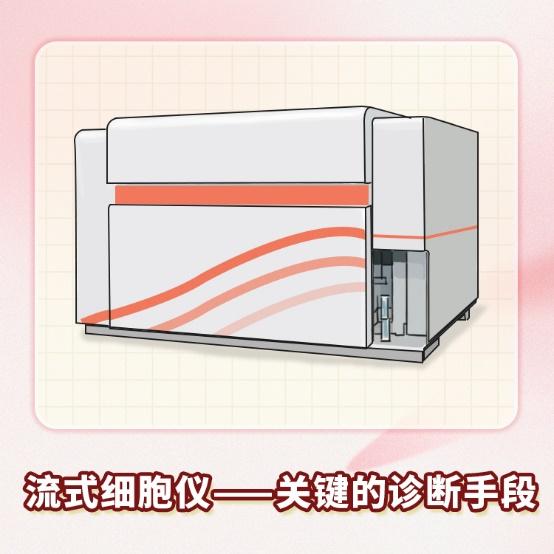
图3 原创版权图片,不授权转载







 扫码下载APP
扫码下载APP

 科普中国APP
科普中国APP
 科普中国
科普中国
 科普中国
科普中国