俗话说,没有胃肠镜的体检都是耍流氓。随着内镜筛查的普及,“肠息肉”出现在了越来越多的人的体检报告上。发现肠息肉应该怎么办?肠息肉切掉了应该如何复查?为什么有些人一直长息肉,有什么办法阻止新的息肉生长吗?本文将带大家一探究竟。
肠息肉:息肉是来源于黏膜层的突出异常生长的组织,在确定其病理性质之前统称为息肉。人体内凡是有黏膜的地方,都有可能出现息肉,生长在肠腔里的称为肠息肉。
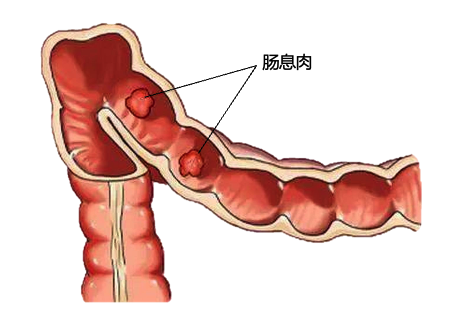
**我以前做肠镜从来没有肠息肉,**怎么这次就有了?
结肠镜检查是目前最有效的大肠筛查方法之一,它可以直接观察结肠内的情况,并及时发现和切除大肠息肉。腺瘤是最常见的结肠息肉类型,早期发现和切除腺瘤可以显著降低大肠癌的发病率和死亡率。随着年龄的增长,患肠息肉的风险逐渐增加,在50岁以上的普通人群中,腺瘤检出率约为25%至30%左右。当然,除了年龄,腺瘤检出率也受多种因素影响的,包括筛查对象的性别、族群、个体风险因素、肠道准备的质量以及医疗机构的肠镜检查质量等。目前,美国癌症学会(American Cancer Society)推荐对于年龄在45岁及以上的人群,建议开始进行大肠癌筛查。对于存在家族史或其他高风险因素的人群,可能需要更早开始筛查。同时,并不能因为做过一次肠镜没有发现息肉就“躺平”了,也许下一次肠镜检查就会发现息肉。
我生了肠息肉,怎么一点感觉也没有?
大部分肠息肉可能并不产生明显的症状,一些较大的息肉或位于结肠特定位置的息肉可能会导致便血、腹痛和腹部不适、排便习惯改变等症状,所以绝大多数的肠息肉都是偶然发现的。其实,胃肠道肿瘤的一大特征就是症状隐匿,很多肠癌也是没有明显症状,出现明显症状已经是晚期哦!所以,即使没有症状,也不能排除肠息肉,也应该按时进行肠镜筛查。
息肉有蒂的好,广基的不好?
“有蒂”和“广基”是通过形态对肠息肉进行分类,息肉的大小和形态都不能完全准确判断息肉的良恶性,病理结果才是息肉诊断的“金标准”。根据病理结果,肠息肉分为腺瘤性息肉和非腺瘤性息肉,前者是公认的癌前病变,一经发现建议切除,其具体又可分为管状腺瘤、绒毛状腺瘤和管状绒毛状腺瘤,其中管状腺瘤最见;后者主要包括炎性息肉、增生性息肉、幼年性息肉等,一般不会发生癌变。
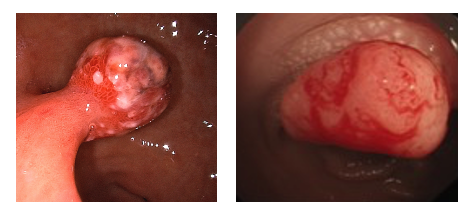
**我肠镜发现了息肉,**为什么没有当场给我拿掉?
根据息肉的类型、大小、形态,不同的息肉有不同的处理方法,有些较小的病变可以通过简便的方法快速的在内镜下进行切除,而有些病变较大、位置特殊或者多发,则需要专门安排内镜下切除手术,还有些需要住院进行手术,所以,并不是所有息肉都可以在发现的当时切掉。

**我的病理报告上有个“瘤变”,**我是生癌了吗?
对于活检或者切除的息肉会进行病理学评估,并对腺瘤进行组织学评级,可将其分为低级别上皮内瘤变和高级别上皮内瘤变。低级别上皮内瘤变表示腺瘤组织学上的低级别恶性程度,腺瘤细胞的异型性较轻微,与正常组织相比变化较小,尽管存在某些异常细胞,但这些细胞通常仍然表现出相对良性的特点,通常被认为是较为良性的病变,但仍具有一定的癌变潜能。如果不加以监测和处理,部分可能会逐渐进展为更高级别的病变。高级别上皮内瘤变表示腺瘤组织学上的高级别恶性程度,腺瘤细胞的异型性明显增加,与正常组织的差异更为明显,已经表现出一定程度的恶性特征,离“癌”只有一步之遥,需要及时监测和切除。因此,看到“瘤变”不要过于紧张,多数还是良性范畴,即使是“高级别”,也可以通过内镜切除治愈。

活检病理报告显示良性,这个息肉我可以不切吗?
并非所有的大肠息肉都会发展成癌症,非腺瘤性息肉可以与医生讨论切除的必要性以及时机,腺瘤性息肉是公认的癌前病变,一经发现均建议切除。腺瘤的癌变时间因人而异,受多种因素的影响,包括息肉的类型、大小、位置、组织学特点,以及个体的遗传因素和生活方式等。通常情况下,低级别上皮内瘤变的癌变时间通常较长,短期内切除都不会有影响,不是火烧眉毛的着急事。高级别上皮内瘤变,它们的癌变速度可能较快,可能在短期内发展成大肠癌,因此建议尽快切除。
**我的活检报告是良性的,**为什么切下来却有癌变?
活检是取病变表面的一小部分进行病理评估,而切除之后是整个病灶进行病理评估。举个简单的例子,一个苹果,如果咬一口发现烂了,可以很自信的说这个苹果坏掉了,但是如果咬一口是好的,并不能证明苹果没有坏,因为可能没有咬到坏的地方。
息肉切完了就可以一劳永逸了吗?
息肉切完了仍需要定期进行肠镜复查,一方面因为个人基因、体质和生活方式等息肉生长的“土壤”还在,有可能会长出新的息肉,这就像庄稼地里长了杂草,一次除草只能有效一段时间,只要土壤没变,杂草仍会生长,只能反复除草;另一方面,可能由于肠道准备不佳或者皱襞遮挡等有息肉漏诊。对于高级别上皮内瘤变或者大肠原位癌,则更需要进行复查,来观察切除部位是否有残留和局部复发。对于不同类型的息肉,建议您与医生具体探讨复查的时机。
**我为什么每次复查都会有息肉,**有什么办法阻止吗?
肠息肉的形成通常与多种因素相互作用有关,尽管并不是所有的原因都完全清楚,一些已知的危险因素包括家族史,高脂肪、低纤维、高蛋白、高热量的饮食习惯,年龄,炎症性肠病等。改善生活习惯只能一定程度上减少,但无法完全消除患肠息肉的风险,目前也没有预防肠息肉的有效药物或者食疗方法。我们所做的就是,及时检查,发现腺瘤性息肉就切,让它根本没有机会癌变。
发现了肠息肉进行切除,给患者敲响了定期复查肠镜的警钟,“庄稼地里及时定期除草”,就不会有息肉有机会发展成肠癌了!所以,发现肠息肉不要沮丧,每个发现肠息肉的人都是上帝守护的天使!







 扫码下载APP
扫码下载APP

 科普中国APP
科普中国APP
 科普中国
科普中国
 科普中国
科普中国