静脉血栓栓塞症(venous thromboembolism,VTE)是一个由深静脉血栓形成(deep vein thrombosis,DVT)和肺栓塞(pulmonary embolism,PE)构成的复杂疾病。在年轻人群中,静脉血栓栓塞症的年增长率相对较低,约为1‰;然而,随着年龄的增长,这一增长率在老年人群中显著升高,达到6‰~8‰。值得注意的是,大约60%的静脉血栓栓塞症发生在65岁以上的老年人群中,而且随着年龄的增长,这一比例还在上升。这意味着年龄是一个重要的风险因素,需要我们特别关注。

▏老年人静脉血栓栓塞症的流行病学及危险因素
一、老年人群静脉血栓栓塞症的流行病学特征:
1、老年人群静脉血栓的发病率。目前国内针对大规模人群静脉血栓栓塞症发病率的研究较少,而国外大样本量数据显示,欧洲人群静脉血栓年发病率介于1.04‰~1.83‰之间。然而,我国静脉血栓栓塞症发病率逐年升高,从2004年的0.28‰逐渐攀升至2016年的0.48‰。值得注意的是,静脉血栓栓塞症发病率随着年龄增长呈指数上升,50岁人群年发病率低于1‰,而80岁以上人群年发病率则高达6‰~8‰。此外,75岁以上老年人静脉血栓发病率是50岁以下成年人的7~10倍。
2、老年静脉血栓栓塞症患者的死亡率。既往数据显示,老年人静脉血栓栓塞症30天和1年死亡率分别为10.6%和23.0%。然而,由于只有部分死亡病例在生前得到正确诊断,实际上在结合尸检数据后,老年人群静脉血栓栓塞症30天内死亡率可能高达30%,且死因大多为肺栓塞。在我国一项多中心的研究中,尽管静脉血栓栓塞症死亡率在实施国家静脉血栓栓塞防治项目(NCPPT)后有所下降,但仍保持在8.7%的高位。即便如此,老年静脉血栓栓塞症中发生肺栓塞的比例及相关死亡率仍明显高于年轻患者。
二、老年人静脉血栓栓塞症的危险因素近年来,高龄已被广泛认为是静脉血栓栓塞症的独立危险因素。随着年龄的增长,老年人可能积累多个危险因素,从而增加患静脉血栓栓塞症的风险。在老年患者中,通常可识别到几个不同的危险因素:
1、衰老导致的血管及凝血功能改变。随着年龄的增长,血管壁逐渐老化,胶原含量增多、弹性蛋白紊乱与断裂导致内皮自发性损伤,这可能是老年人静脉血栓栓塞症高发的原因之一。
2、创伤、手术及制动。这些因素可能导致血管损伤、凝血系统激活以及制动状态下下肢静脉血流减缓,这些都是静脉血栓栓塞症的重要危险因素。血栓常在各种制动状态下发生,如各种创伤、手术后、重病卧床、骨折、失能、长期坐轮椅等。老年人由于骨质疏松、恶性肿瘤等原因,更易遭受骨折、创伤、手术等引发血栓的高危因素,因此更容易患上静脉血栓栓塞症。
3、随着年龄的增长,内科基础疾病和恶性肿瘤的发生率也随之增加,这些疾病与血栓的发生密切相关。因此,内科住院患者,特别是老年患者,应被视为静脉血栓栓塞症的高危人群。同时,恶性肿瘤与血栓的关系复杂且密切,静脉血栓栓塞症不仅是肿瘤患者常见的并发症,有时也可能是隐匿性肿瘤的征兆和信号,尤其是老年肿瘤患者,应特别注意。

▏老年人静脉血栓栓塞症的风险评估
静脉血栓栓塞症的风险随着年龄的增长而显著增加,老年人由于各种基础问题,可能会进一步增加血栓形成的可能性。恶性肿瘤常常处于高凝状态,约19%~30%的静脉血栓栓塞症患者合并有恶性肿瘤,老年静脉血栓栓塞症患者发生恶性肿瘤及隐匿性癌的情况并不少见。肿瘤手术治疗和化疗也是静脉血栓栓塞症发生的高风险因素。高体质量指数(BMI)与老年人静脉血栓栓塞症的发生有明显线性关系,肥胖老人发生血栓的风险比非肥胖老年人增加2倍以上。老年人静脉血栓栓塞症的其他风险因素包括既往血栓病史、长时间制动或卧床、易栓症、近期外伤、手术、急性心肌梗死、急性缺血性脑卒中、急性感染性疾病、风湿性疾病、炎症性肠病、糖尿病以及正在使用激素治疗等。
我国已进入老龄化社会,老年人群体庞大,包括住院的老年患者以及居家、养老机构等普通老年群体,都是静脉血栓栓塞症的高危人群。因此,需要引起全社会的广泛关注和重视。亟待开发一种简易、有效的风险评估模型,该模型不仅能够对老年人进行具体的风险评分,还能够通过危险因素的预警有效筛查出静脉血栓栓塞症的高危群体,从而制定相应的预防措施、转诊建议或进一步的检查检验。这将有效提高静脉血栓栓塞症的防治效率,减轻社会和医疗负担。
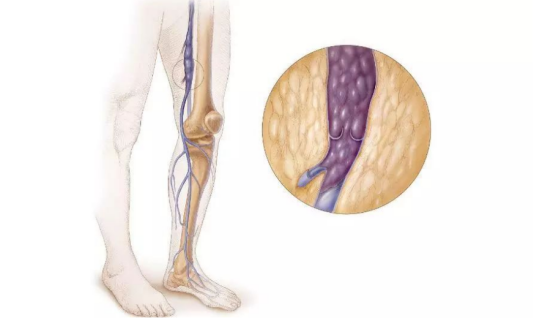
▏老年人静脉血栓栓塞症的临床表现
1、深静脉血栓老年人患此病多在下肢出现,症状较轻,超过80岁的患者常无典型症状。住院、卧床、坐轮椅和失能人群是急性深静脉血栓形成的高发人群,主要症状包括肢体肿胀、疼痛、张力增高,部分患者还会感到下肢沉重感。但老年人的感觉功能减退,行走少,这些症状通常较年轻人为轻。查体时可发现肢体皮肤发红、静脉扩张、皮温升高,沿静脉血栓部位可有压痛。
若血栓位于小腿肌间静脉丛,相关检查常呈阳性,严重的下肢深静脉血栓形成患者可出现肢体张力极度升高而缺血。慢性期可发生深静脉血栓后综合症,主要表现为体位性肿胀、疼痛,体征包括足踝区水肿、色素沉着、湿疹、静脉曲张,严重者甚至出现皮肤硬化和溃疡。
2、肺栓塞肺栓塞是老年人常见的急性病症,其临床表现与血栓的大小、阻塞部位和患者基础情况密切相关。相对年轻患者,老年人肺栓塞的症状和体征往往不典型。胸痛、咯血和呼吸困难等典型症状较为少见,晕厥、肺部啰音等症状和体征更为常见。在体征上,老年肺栓塞患者与非老年患者无明显差异,常见体征包括发热、呼吸加快、心率增加等。肺栓塞未得到正规治疗可引起慢性肺动脉高压,需引起重视。一些常见的症状可能包括:- 劳累后气短或乏力,这可能表明心脏负担过重。- 呼吸困难、胸闷和胸痛也可能与心脏问题有关。- 下肢水肿可能表明心脏功能受损,液体在腿部积聚。- 夜间不能平卧可能是由于肺部充血或心脏问题导致的呼吸困难。
此外,如果您有老年人肺动脉高压问题,静息状态下的肺动脉平均压超过25mmHg可能会影响右心功能,导致心力衰竭。请记住,这些症状可能是许多不同疾病的一部分,如果您有任何疑虑,最好咨询医生或医疗专业人士以获取正确的诊断和治疗建议。在某些情况下,这些症状可能是严重疾病的早期迹象,需要立即关注和适当的治疗。
▏老年人静脉血栓栓塞症的药物治疗
1、抗凝治疗由于老年人往往有多种疾病,各种静脉血栓栓塞症的研究中,他们并不具有明显的代表性。因此,对于老年人静脉血栓栓塞症治疗的最佳方案及抗凝的持续时间尚未明确。有数据显示,大约有30%的老年静脉血栓栓塞症患者,在维生素K拮抗剂的临床研究中被排除。这主要是因为他们相对于未排除人群来说,增加了2倍的出血风险。尽管现有的指南并未针对具体方案及抗凝时间对老年人进行特殊建议,但指南仍考虑了年龄因素,认为对于无明显诱因、存在高出血风险的患者,无需进行过长的抗凝治疗。
2、溶栓治疗在老年肺栓塞患者中仍存在争议。由于老年患者具有较高的出血风险,系统性溶栓并不能作为首选治疗方案。老年人静脉血栓栓塞症的压力治疗包括弹性绷带、梯度压力袜等。这些治疗方法能有效缓解症状,预防血栓加重。
3、居家治疗老年人静脉血栓栓塞症的腔内治疗应根据血栓累及位置、临床表现严重程度、血栓形成的时间等进行个体化评估后选择。医院外(居家、养老机构、社区等)的老年人,是静脉血栓栓塞症防治的重要环节。在居家、养老机构及非住院环境中,对这一人群的血栓防治信息化管理尤为重要。
综上所述,老年人,尤其是居家、养老机构及非住院老年人,是静脉血栓栓塞症防治的薄弱人群。他们具有更高的患病率和高危致病因素,因此,我们需要加强这一人群的防治工作,提高他们的健康水平。目前,对于这类人群血栓的预防与治疗,证据或依据尚不充分。老年人群静脉血栓栓塞症的诊断和治疗,参考了大多数相关国内外住院老年人指南和共识。我们期待这些知识能为住院和非住院老年人的血栓防治提供帮助,尤其是在规范非住院老年人的静脉血栓栓塞症防治方面。我们的目标是为提高老年人的生活和生存质量提供指导建议。然而,我们仍需进一步的研究和探索,以提供更具体、更有针对性的预防和治疗策略。
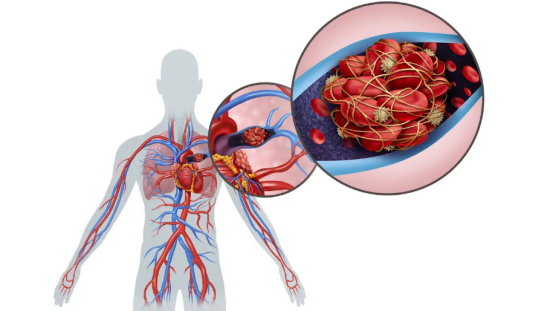
▏参考意见
1、老年急性静脉血栓栓塞症患者,应积极寻找相关危险因素,包括可去除的和不可去除的。这包括手术、创伤、骨折、急性内科疾病、制动等因素的可去除危险因素,以及恶性肿瘤、抗磷脂抗体综合征、炎症性肠病、肾病综合征等不可去除危险因素。
2、对于无明显诱因的老年静脉血栓栓塞症患者,推荐进行性别特异性恶性肿瘤的筛查,而不是常规广泛的筛查,尤其不推荐进行常规易栓症的检查。
3、家族性静脉血栓栓塞症且没有确切可逆诱发因素的老年患者,建议进行易栓症筛查。
4、根据老年患者的静脉血栓栓塞症风险等级,血栓风险为低危的老年人群,其预防措施以健康教育、鼓励活动为主,也可以选择机械预防。血栓风险为中危或高危的老年人群,如有抗凝禁忌证,建议单用机械预防;血栓风险为高危的老年人群,如无抗凝药物应用禁忌,建议机械预防与药物预防联合应用。
5、基础预防是预防静脉血栓栓塞症的最基本方法。合理饮食是基础预防的关键:(1)应多吃应季蔬菜、豆类、全麦面粉等富含膳食纤维的食品,保持大便通畅。(2)应多饮水,每日饮水1500 ml左右,心脏病、肾病疾病患者适当减少饮水量。(3)加强运动是另一种有效的预防措施,实施踝泵运动是其中之一。对于一些禁忌证,如全身情况极差、病情不稳定的;踝关节不稳或踝部骨折未愈、未作内固定的;罹患骨关节肿瘤的老年人,应避免进行可能破坏愈合过程并造成新损伤、疼痛或炎症加重的运动。(4)吸烟是静脉血栓栓塞症的一个风险因素,应戒烟。
(5)长时间站立、久坐及不良坐姿,穿舒适的鞋袜也是预防静脉血栓栓塞的重要方法。
总的来说,对于老年急性静脉血栓栓塞症患者,应积极寻找并控制相关危险因素。对于无明显诱因的老年患者,应根据个体情况制定合适的筛查和预防措施。对于有家族史或特定风险的老年患者,应进行针对性的易栓症筛查。在预防方法上,应根据患者风险等级选择合适的方法,如健康教育、鼓励活动、机械预防等,对于高危患者,应考虑联合应用机械预防和药物预防。
作者 | 寒梅出生于吉林省敦化市,执业药剂师,就职于知名国家三甲医院三十余年,拥有丰富医护经验。曾多次代表院方外出交流学习,食品卫生与营养学方面专家,拥有国家级营养师资质,科普爱好者。







 扫码下载APP
扫码下载APP

 科普中国APP
科普中国APP
 科普中国
科普中国
 科普中国
科普中国