糖尿病是一种常见的慢性疾病,影响着数百万人的健康。控制血糖水平对于预防并发症的发生至关重要,而药物治疗是糖尿病管理的重要组成部分。由于糖尿病的复杂性和个体差异,糖尿病治疗药物的选择有很大的“讲究”。本文将介绍糖尿病治疗药物的分类,并讨论如何根据患者的特殊情况进行合理选择。
一、口服药
1.常用口服降糖药使用方法和特点
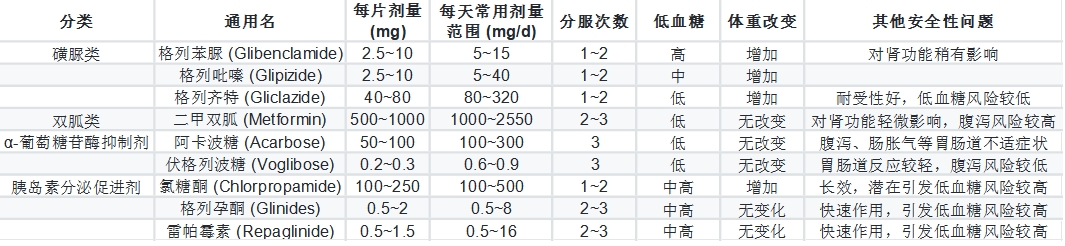
2.口服降糖药作用机制
双胍类药物(如二甲双胍):主要通过减少肝葡萄糖生成和提高机体对胰岛素的敏感性来降低血糖,还可以增加体内组织对葡萄糖的利用,减少胰岛素抵抗。
磺脲类药物(如格列齐特、格列苯脲等):通过刺激胰岛素的分泌来降低血糖。这类药物作用于胰岛B细胞的ATP敏感的K+通道,导致胰岛素分泌增加。
α-葡萄糖苷酶抑制剂(如阿卡波糖、伏格列波糖):通过阻止肠道α-葡萄糖苷酶的活性,延缓葡萄糖的吸收,降低后餐血糖水平。
胰岛素分泌促进剂(如氯糖酮、雷帕霉素等):通过刺激胰岛素的分泌来降低血糖,作用机制类似于磺脲类药物,但其作用方式略有不同。
胰岛素增敏剂(如格列本脲):主要通过增加肌肉组织对胰岛素的敏感性来降低血糖,促进葡萄糖的利用。
3.口服降糖药物的选择:
个体化选择:每个患者的情况各异,因此口服降糖药的选择应个体化。医生应根据患者的年龄、病情严重程度、合并症和药物耐受性等因素进行评估,并制定适合患者的治疗方案。
一线药物优先:对于新被诊断为糖尿病的患者,一线药物通常是首选。一线药物包括双胍类药物,如二甲双胍(Metformin),它是目前最常用和最有效的口服降糖药物之一。
考虑合并症和治疗目标:对于糖尿病患者合并其他疾病的情况,例如肾功能损害、心血管疾病或肝功能异常,口服降糖药的选择应更加慎重,并确保药物对其他疾病的影响最小。
组合治疗:有些糖尿病患者可能需要联合使用多种口服降糖药物来实现更好的血糖控制。联合治疗的目的是利用不同药物的作用机制和互补效果,提高降糖效果。药物的组合选择应由医生根据患者的具体情况进行决定。
长期监测和调整:治疗过程中,患者需要定期监测血糖水平,并与医生定期复诊,根据血糖变化和患者的需求进行药物调整。治疗方案可能需要根据患者的病情演变进行调整和优化。
二、胰岛素治疗
1.胰岛素治疗使用方法和特点
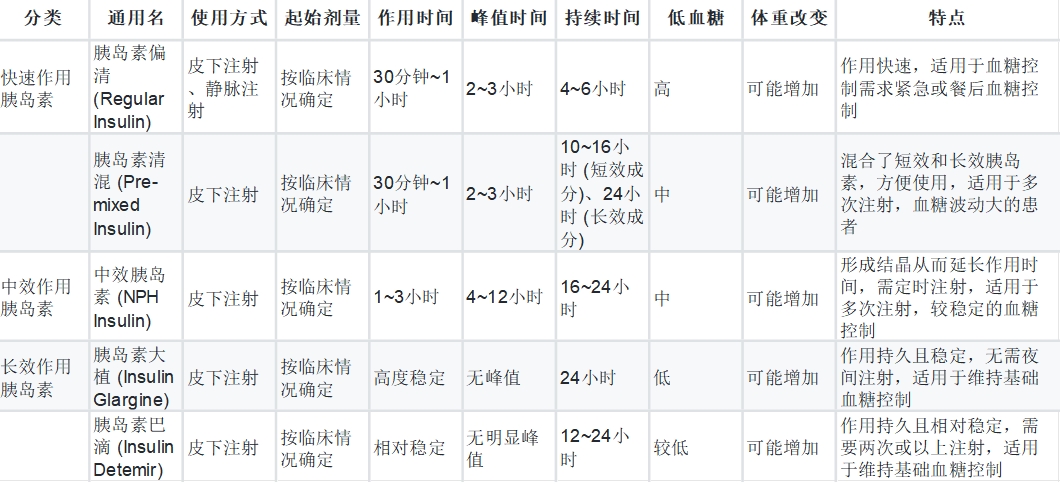
2.胰岛素的选择方法
糖尿病类型:首先需要确定患者是1型糖尿病还是2型糖尿病。1型糖尿病患者通常需要进行胰岛素替代治疗,而2型糖尿病患者在初期可能可以通过口服药物和饮食控制进行治疗,但在疾病进展后可能需要胰岛素治疗。
血糖控制目标:根据患者的血糖控制目标,可以选择不同类型的胰岛素。例如,长效胰岛素能够提供持续的胰岛素覆盖,有助于稳定血糖水平,而快速作用胰岛素则可用于血糖突然升高时的紧急控制。
胰岛素配合用药:有些糖尿病患者可能需要胰岛素与口服药物的联合治疗,尤其是2型糖尿病患者。选择合适的胰岛素类型和用量,需要与其他用药的相互作用进行评估和调整。
患者个体化特点:患者的年龄、体重、身体活动水平等个体化特点也会影响胰岛素的选择。例如,对于肥胖患者,可能需要考虑使用更高剂量的胰岛素。
本文提出的观点仅代表个人,在治疗过程中,患者要密切监测血糖、保持良好的饮食和运动习惯,与医生密切合作,制定个性化的治疗方案,确保糖尿病能够得到有效管理和控制,通过科学合理的治疗手段,患者可以有效控制血糖水平,减轻症状,并提高生活质量。(河北省石家庄市灵寿县人民医院 祁庆玲)






 扫码下载APP
扫码下载APP

 科普中国APP
科普中国APP
 科普中国
科普中国
 科普中国
科普中国